О пересадке расщепленного кожного лоскута
ПоделитьсяВремя для прочтения: Примерно 3 мин.
В этом материале описывается, как проводится операция пересадки расщепленного кожного лоскута.
При пересадке расщепленного кожного лоскута хирург удаляет тонкий слой кожи с одной части тела (донорского участка) и использует его, чтобы закрыть участок, где проводилась хирургическая операция (участок-реципиент). Вам могут пересадить расщепленный кожный лоскут, если вы потеряли большой участок кожи из-за инфекции, ожога или операции.
Вернуться к началу страницыО донорском участке
Хирург выберет донорский участок в зависимости от размера области, которую необходимо закрыть. Ваш хирург покажет вам область, которая может использоваться в качестве донорского участка. Часто используемые участки — это верхняя часть бедра и ягодицы. Ваш хирург обсудит с вами вопрос о донорском участке на приеме перед операцией.
После операции донорский участок будет красным и болезненным.
Во время операции донорский участок закроют одним из следующих средств:
- стерильной повязкой для ран Xeroform® и сухой марлей;
- мягкой повязкой кремового цвета Kaltostat®, а поверх нее — прозрачной повязкой TegadermTM.
Пока вы находитесь в больнице, медсестра/медбрат будет менять повязку каждые 2–3 дня после операции. Если вас выписали домой, менять повязку вам может патронажная медсестра/патронажный медбрат или ухаживающее за вами лицо, которому перед вашей выпиской покажут, как это делать.
Вернуться к началу страницы
Об участке-реципиенте
После операции участок-реципиент может быть закрыт давящей или вакуумной повязкой.
Давящая повязка
Давящая повязка поможет участку-реципиенту зажить правильно. Она оказывает давящее действие на участок-реципиент, за счет чего под ней не накапливается жидкость. Это позволяет кожному лоскуту приклеиться к коже. Она может крепиться с помощью шелковых швов, шины, гипсовой или поддерживающей повязки. Благодаря этому лоскут не будет смещаться.
Она может крепиться с помощью шелковых швов, шины, гипсовой или поддерживающей повязки. Благодаря этому лоскут не будет смещаться.
Ваш хирург или медсестра/медбрат снимет давящую повязку примерно через 5–7 дней после операции. После снятия давящей повязки участок-реципиент закроют повязкой Xeroform.
Если у вас наложена гипсовая повязка, хирург вырежет ее часть над участком-реципиентом. Это позволит ему осмотреть лоскут. Гипсовую повязку снимут через 10 дней после операции, если вам не проводили другие операции. Если вам проводили и другие операции, возможно, вам придется носить гипсовую повязку дольше. Для закрепления повязки Xeroform после снятия гипсовой повязки будет использоваться бандаж Ace®, марлевый бинт или пластырь.
Возможно, вам скажут, что нужно менять повязку Xeroform и марлевый бинт один раз в день до полного заживления лоскута. Медсестра/медбрат научит вас и лицо, ухаживающее за вами, как менять повязку.
Вакуумная повязка для ран
Вместо давящей повязки хирург может использовать для участка-реципиента вакуумную повязку. Вакуумная повязка — это специальная повязка, с помощью которой из раны отсасывается жидкость, что ускоряет заживление.
Вакуумная повязка — это специальная повязка, с помощью которой из раны отсасывается жидкость, что ускоряет заживление.
Вакуумную повязку для ран снимут через 5–7 дней после операции. После этого хирург осмотрит лоскут, чтобы убедиться в его полном заживлении. Если лоскут полностью не зажил, возможно, вам потребуется носить вакуумную повязку дольше.
Вернуться к началу страницы
Уход за участками
Через одну неделю после операции ваш хирург проверит, зажил ли донорский участок. Если участок зажил, хирург оставит его открытым. Если нет, вам наложат на него новые повязки Kaltostat и Tegaderm.
Перед снятием повязки
- Не снимайте повязки с донорского участка и участка-реципиента, пока хирург не скажет вам поменять их. Повязка должна оставаться сухой.
- Не принимайте душ или ванну, пока этого не разрешит ваш хирург. Это будет зависеть от того, насколько быстро заживают участки.
- Вы можете обтирать тело губкой, но не мочите участок-реципиент.

- Из донорского участка возможны прозрачные выделения желтого или розоватого цвета. В этом случае вы можете наложить поверх повязки на донорском участке сухую марлю.
После снятия повязки
- Когда вы находитесь дома, держите участки открытыми как можно больше. Когда вы выходите из дома, при необходимости закрывайте участки неприлипающей марлей.
- Не трите участки до их полного заживления.
- Избегайте воздействия на участки солнечных лучей. Когда участки заживут, наносите на них солнцезащитное средство, не содержащее парааминобензойной кислоты (PABA), с фактором SPF 30 или выше.
- После того как донорский участок и участок-реципиент заживут, наносите на них толстый слой мази A & D® или другого увлажняющего средства. Делайте это каждый день после душа. Продолжайте делать это в течение 1–3 месяцев, в зависимости от указаний вашего врача.
- Первое время донорский участок и участок-реципиент будут темно-розового цвета.
 В течение нескольких следующих месяцев цвет участков изменится и станет светлее. Как только участки полностью заживут, вы сможете использовать макияж, чтобы скрыть рубцы.
В течение нескольких следующих месяцев цвет участков изменится и станет светлее. Как только участки полностью заживут, вы сможете использовать макияж, чтобы скрыть рубцы.
Позвоните своему врачу или медсестре/медбрату, если у вас:
- температура 101 °F (38,3 °C) или выше;
- потрясающий озноб;
- густые желтые выделения (похожие на гной) из донорского участка или участка-реципиента;
- выделения из донорского участка или участка-реципиента, которые имеют неприятный запах;
- новое или увеличившееся покраснение или повышение температуры вокруг донорского участка или участка-реципиента;
- повышенная чувствительность вокруг донорского участка или участка-реципиента.
You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
Дата последнего обновления
Среда, Август 28, 2019
Пересадка расщепленного лоскута кожи — Инновационный сосудистый центр
Кожная пластика с использованием расщеплённого кожного лоскута является самым простым способом заживить обширные раневые поверхности. Для закрытия ран на ноге расщеплённый кожный лоскут берут преимущественно с поверхности бедра или с ягодицы.
Смысл этой свободной кожной пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз и закрыть даже большие дефекты кожи.
Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз и закрыть даже большие дефекты кожи.
После этого он укладывается на подготовленную пред этим воспринимающую рану и фиксируется отдельными швами. В результате операции пересаженная кожа врастает в рану и закрывает её. Участок, откуда кожа забиралась, заживает самостоятельно, так как ростковая часть кожи остаётся на месте.
Преимущества лечения в Инновационном сосудистом центре
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения перед пластикой, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов, и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учётом чувствительности раневой микрофлоры.
Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учётом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам, удаётся заживить такие раны, за которые не берётся ни одна другая клиника в нашей стране!
Подготовка к лечению
Перед проведением кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краёв раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Язва должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Дефект должен быть очищен от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.

- Уровень гемоглобина составляет не менее 90 г/литр.
- Перед трансплантацией пациент должен быть стабилизирован по общему состоянию.
Непосредственная подготовка к операции предполагает бритьё места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продлённое обезболивание после операции.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный монитор для наблюдения за системной гемодинамикой.
Как проводится кожная пластика
Сначала проводится разметка и планирования . Для закрытия дефекта кожный лоскут берут несколько меньше площади язвы, потому что перфорации позволяют его растянуть. Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране..jpg) После обработки операционного поля и закрытия зоны операции стерильными простынями трофическая язва обрабатывается хирургическим методом. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После обработки операционного поля и закрытия зоны операции стерильными простынями трофическая язва обрабатывается хирургическим методом. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого берут расщеплённый кожный лоскут дерматомом. Технология довольно простая. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает её разделение. После создания такой «водной подушки» производится забор лоскута с помощью специального инструмента — электродермотома. Это специальный дисковый нож, который выставляется на определённую толщину необходимого лоскута для трансплантации. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент — перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме дефекта. С целью фиксации его преимущественно подшивают тончайшими швами к краям раны и прижимают давящей повязкой. Хотя можно просто разместить лоскут по контуру дефекта и расправить пинцетами без фиксации. Донорский участок обрабатывается антисептиком и закрывается контурной повязкой с йодопироном.
Послеоперационный период
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. Смену повязки надо проводить крайне аккуратно, снимая её послойно с помощью инструмента. Для защиты от отрыва лоскута от грануляций используются сетчатые материалы (бранолинд, воскопран).
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то нужно взять посев и используются повязки с антисептиками.
После трансплантации повязку на донорском участке можно не открывать, если не наблюдается признаков её инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдёт сама. Обычно на 14 — 21 день после операции.
Прогноз
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведённая операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа. Заживший дефект обрабатывается питательным витаминным кремом до полного структурного восстановления.
Аутодермопластика может являться окончательным методом закрытия ран, если эта язва не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого и нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Инструкции при выписке для вашего места пересадки кожи
Пересадка кожи — это здоровая кожа, которая используется для замены поврежденной или отсутствующей кожи. Трансплантат берется из другой части вашего тела. Это называется донорским сайтом. Вам нужно будет ухаживать как за трансплантатом, так и за донорскими участками в соответствии с инструкциями, чтобы они правильно зажили. Внимательно следуйте инструкциям. Для полного заживления трансплантата потребуется от 2 до 4 недель или больше. Это варьируется от человека к человеку и может зависеть от размера трансплантата.
Это называется донорским сайтом. Вам нужно будет ухаживать как за трансплантатом, так и за донорскими участками в соответствии с инструкциями, чтобы они правильно зажили. Внимательно следуйте инструкциям. Для полного заживления трансплантата потребуется от 2 до 4 недель или больше. Это варьируется от человека к человеку и может зависеть от размера трансплантата.
Ваши бинты
Ваш кожный трансплантат будет иметь повязку (повязку). Под повязкой трансплантата у вас может быть «валик». Это мягкое покрытие, прикрепленное к окружающей коже швами. Болстер удерживает кожный трансплантат на месте. Или у вас может быть вакуумная повязка, также называемая повязкой с отрицательным давлением. Этот бинт имеет тонкую гибкую трубку, прикрепленную к небольшой машине. Аппарат удаляет воздух из-под бинта. Это может уменьшить отек и ускорить заживление. Ваша повязка будет впервые заменена через 4–7 дней. Донорский участок будет иметь тонкую повязку. На донорском участке у вас не будет валика или вакуумной повязки.
Общий уход на дому
Планируйте отдых дома в течение недели после операции.
Возможны легкое кровотечение, отек, кровоподтеки, покраснение и дискомфорт.
Если вам выписали обезболивающее, принимайте его в соответствии с инструкциями.
Следуйте всем полученным инструкциям.
Уход за перевязанным местом трансплантата
Не прикасайтесь к повязке. Оставьте его на месте, пока вам не скажут удалить или изменить его.
Держите повязку сухой. Примите ванну с губкой, чтобы не намочить повязку, если только ваш лечащий врач не сказал вам иное. Спросите своего врача о том, как лучше всего сохранять повязку сухой во время купания или душа. Спросите своего врача, что делать, если ваша повязка намокнет.
Содержите перевязанную область в чистоте. Избегайте попадания на него грязи или пота.
Если повязка оторвалась, повреждена или сильно загрязнена, позвоните своему лечащему врачу.

Если трубка вакуумной повязки оторвалась, позвоните своему лечащему врачу.
Как можно чаще поднимайте место трансплантата выше уровня сердца. Делайте это сидя или лежа. Это помогает уменьшить отек и скопление жидкости в области трансплантата.
Держите часть тела с трансплантатом как можно более неподвижной. Избегайте любых движений, которые растягивают или натягивают кожный трансплантат.
Если трансплантат кровоточит, осторожно, но сильно прижмите место трансплантата чистой тканью или бинтом на 10 минут.
Уход за перевязанным донорским участком
На донорском участке будет тонкая повязка. Не прикасайтесь к повязке. Оставьте его на месте, пока вам не скажут удалить или изменить его.
Из этой области будет вытекать жидкость. Это нормально.
Если место опухло, стало горячим или болезненным, позвоните своему лечащему врачу.
Повязку снимут через 7–10 дней после операции.

После снятия повязки участок станет розовым. Со временем он вернется к более нормальному цвету.
Активность
Вы можете немного увеличивать свою активность каждый день. Пока вы выздоравливаете:
Не выполняйте никаких действий, которые растягивают или перемещают кожный трансплантат, пока это рекомендовано вашим лечащим врачом.
Не садитесь за руль, пока вы принимаете рецептурное обезболивающее.
Попросите других помочь с делами и поручениями.
Принимайте ванну или душ в соответствии с инструкциями вашего лечащего врача.
Узнайте у своего поставщика медицинских услуг, когда вы сможете вернуться к работе.
Последующее наблюдение
Во время последующих посещений врач проверит ваше выздоровление. Если у вас есть швы, их можно снять через 1–2 недели после операции. Повязка на месте трансплантации будет заменена через 4-7 дней после операции. Его удаляют через 2-3 недели после операции. По мере заживления раны со временем у вас могут быть повязки меньшего размера. На месте трансплантации могут быть области, которые становятся темно-синими или черными. Это означает, что эта часть ткани трансплантата отмерла. Обычно это происходит на небольших участках. Ваш лечащий врач расскажет вам, как ухаживать за этой областью, если это необходимо.
Его удаляют через 2-3 недели после операции. По мере заживления раны со временем у вас могут быть повязки меньшего размера. На месте трансплантации могут быть области, которые становятся темно-синими или черными. Это означает, что эта часть ткани трансплантата отмерла. Обычно это происходит на небольших участках. Ваш лечащий врач расскажет вам, как ухаживать за этой областью, если это необходимо.
После снятия повязки
После снятия повязки кожный трансплантат может выглядеть покрытым коркой и обесцвеченным. Это нормально. Кожный трансплантат со временем меняет цвет. Он может выглядеть очень красным в течение 2-3 месяцев. В течение этого времени:
Не царапайте, не ковыряйте и не прикасайтесь к месту трансплантации или донорскому месту.
Держите кожу влажной в этих местах. Наносите немедикаментозный лосьон для кожи часто в течение дня. Делайте это в течение 3-4 месяцев или в соответствии с рекомендациями.
Не мочить место пересадки кожи водой.
 Спросите своего поставщика медицинских услуг о том, как лучше всего сохранять кожный трансплантат сухим, когда вы принимаете душ в течение 1–2 недель. Не принимайте ванны в течение 2–3 недель.
Спросите своего поставщика медицинских услуг о том, как лучше всего сохранять кожный трансплантат сухим, когда вы принимаете душ в течение 1–2 недель. Не принимайте ванны в течение 2–3 недель.В течение 3–4 недель избегайте любых упражнений или движений, которые растягивают кожный трансплантат.
Защищайте кожный трансплантат и донорский участок от солнца в течение 12 месяцев. Носите одежду поверх них или используйте солнцезащитный лосьон с SPF 30 или выше.
Ни в коем случае не трите, не царапайте и не травмируйте место пересадки.
Не ковырять струпья. Они защищают рану и способствуют заживлению.
Следуйте всем остальным инструкциям вашего поставщика медицинских услуг.
Когда звонить поставщику медицинских услуг
Немедленно позвоните своему врачу, если у вас есть любое из следующего: 2 Боль, которая усиливается или не уходит
Кровотечение из трансплантата, которое невозможно остановить давлением , или гной на месте раны
КРЕЧЕСКИ МЕСТА ПЕРЕКЛЮЧЕНИЯ, которые начинают открывать
Любые другие признаки или симптомы, указанные вашим медицинским поставщиком
Skins and Grafts — Compare: Medlineplus medical Энциклопедия
Кожный трансплантат — это кусок здоровой кожи, удаленный из одной области вашего тела для восстановления поврежденной или отсутствующей кожи в другом месте вашего тела.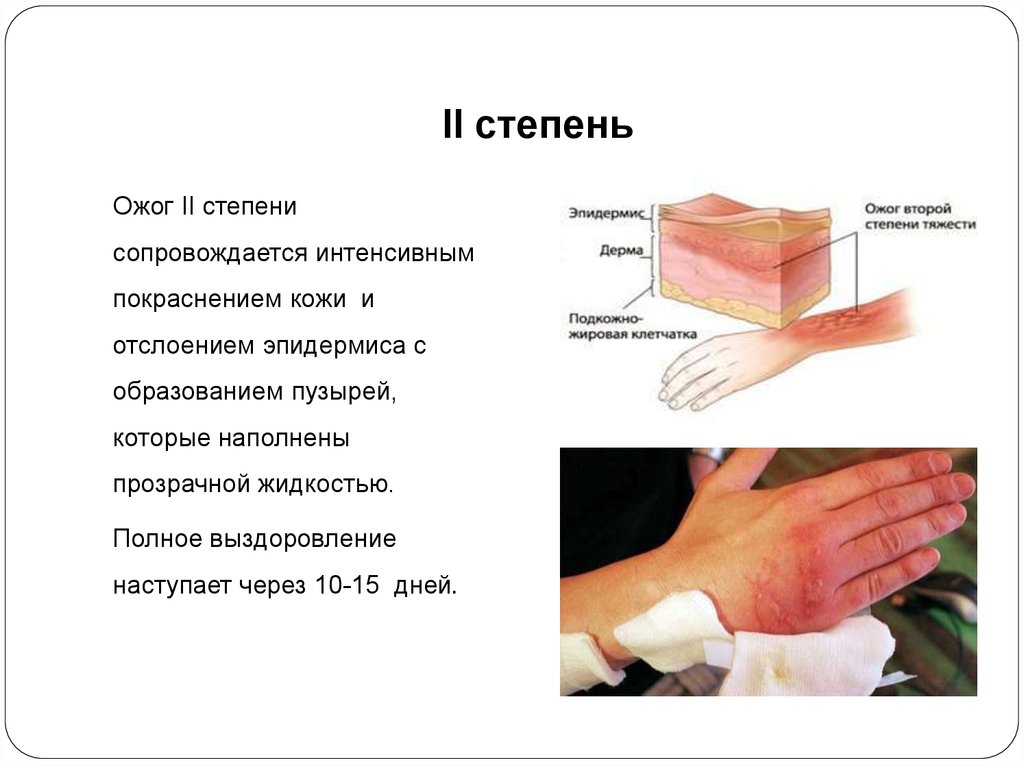 Эта кожа не имеет собственного источника кровотока.
Эта кожа не имеет собственного источника кровотока.
Обучение уходу за кожными лоскутами и трансплантатами может ускорить их заживление и уменьшить образование рубцов.
Кожный лоскут представляет собой здоровую кожу и ткань, которые частично отделяются и перемещаются, чтобы закрыть близлежащую рану.
- Лоскут кожи может содержать кожу и жир или кожу, жир и мышцы.
- Часто кожный лоскут все еще прикреплен к своему первоначальному месту одним концом и остается соединенным с кровеносным сосудом.
- Иногда лоскут перемещают на новое место, и кровеносный сосуд повторно соединяют хирургическим путем. Это называется свободным лоскутом.
Кожные трансплантаты используются для заживления более серьезных, больших и глубоких ран, в том числе:
- Раны, которые слишком велики, чтобы заживать самостоятельно
- Ожоги
- Потеря кожи в результате серьезной кожной инфекции
- Хирургия рака кожи
- Венозные язвы, пролежни или диабетические язвы, которые не заживают
- После мастэктомии или ампутации
Участок, откуда берется кожа, называется донорским участком. После операции у вас останется две раны: сам трансплантат или лоскут и донорский участок. Донорские участки для трансплантатов и лоскутов выбираются на основе:
После операции у вас останется две раны: сам трансплантат или лоскут и донорский участок. Донорские участки для трансплантатов и лоскутов выбираются на основе:
- Насколько близко кожа соответствует области раны
- Насколько виден будет рубец с донорского участка
- Насколько близко донорский участок расположен к ране
Часто донорский участок может быть более болезненным после операции, чем рана, из-за вновь оголенных нервных окончаний.
Вам нужно будет позаботиться о лоскуте или месте трансплантата, а также о донорском участке. Когда вы вернетесь домой после операции, ваши раны будут перевязаны. Повязка выполняет несколько функций, в том числе:
- Защищает рану от микробов и снижает риск инфицирования
- Защищает область во время заживления
- Впитайте любые жидкости, вытекающие из вашей раны
Для ухода за местом трансплантата или лоскута:
- Вам может потребоваться отдых в течение нескольких дней после операции, пока ваша рана заживает.

- Тип повязки зависит от типа раны и ее местоположения.
- Следите за тем, чтобы повязка и область вокруг нее были чистыми и свободными от грязи или пота.
- Не допускайте намокания повязки.
- Не прикасаться к повязке. Оставьте его на месте так долго, как рекомендует ваш лечащий врач (около 4–7 дней).
- Принимайте любые лекарства или обезболивающие в соответствии с указаниями.
- Если возможно, попытайтесь приподнять рану так, чтобы она оказалась над сердцем. Это помогает уменьшить отек. Возможно, вам придется делать это сидя или лежа. Вы можете использовать подушки, чтобы поддержать область.
- Если ваш врач говорит, что это нормально, вы можете приложить к повязке пакет со льдом, чтобы снять отек. Спросите, как часто вы должны прикладывать пакет со льдом. Обязательно держите повязку сухой.
- Избегайте любых движений, которые могут растянуть или повредить лоскут или трансплантат. Избегайте ударов или ударов по этой области.

- Вам следует избегать физических нагрузок в течение нескольких дней. Спросите у своего провайдера, как долго.
- Если у вас есть вакуумная повязка, к ней может быть присоединена трубка. Если трубка отвалится, сообщите об этом своему врачу.
- Вероятно, через 4–7 дней вы увидите своего поставщика медицинских услуг для смены повязки. Возможно, вам потребуется сменить повязку на лоскуте или месте трансплантата вашим врачом пару раз в течение 2–3 недель.
- Когда рана заживет, вы сможете ухаживать за ней дома. Ваш врач покажет вам, как ухаживать за раной и накладывать повязки.
- По мере заживления это место может чесаться. Не царапайте рану и не ковыряйте ее.
- После того, как рана заживет, наносите солнцезащитный крем с SPF 30 или выше на место хирургического вмешательства, если оно подвергается воздействию солнца.
Для ухода за донорским участком:
- Оставьте повязку на месте. Держите его чистым и сухим.
- Ваш врач снимет повязку примерно через 4–7 дней или даст вам инструкции, как ее снимать.

- После снятия повязки вы можете оставить рану открытой. Однако, если он находится в области, закрытой одеждой, вам нужно будет прикрыть это место, чтобы защитить его. Спросите своего врача, какой тип повязки использовать.
- Не наносите на рану никаких лосьонов или кремов, если только ваш лечащий врач не скажет вам об этом. Когда область заживает, она может чесаться и образовываться струпья. Не срывайте струпья и не царапайте рану, пока она заживает.
Ваш врач сообщит вам, когда можно принимать ванну после операции. Имейте в виду:
- Вам может понадобиться обтирание губкой в течение 2–3 недель, пока ваши раны находятся на ранней стадии заживления.
- Как только вы получите разрешение купаться, душ лучше, чем ванна, потому что рана не замачивается в воде. Замачивание раны может привести к тому, что она снова откроется.
- Обязательно защищайте свои повязки во время купания, чтобы они оставались сухими. Ваш врач может предложить накрыть рану полиэтиленовым пакетом, чтобы она оставалась сухой.

- Если ваш лечащий врач даст разрешение, аккуратно промойте рану водой во время купания. Не трите и не трите рану. Ваш врач может порекомендовать специальные очищающие средства для обработки ран.
- Осторожно промокните область вокруг раны чистым полотенцем. Дайте ране высохнуть на воздухе.
- Не наносите на рану мыло, лосьоны, присыпки, косметику или другие средства по уходу за кожей, если это не рекомендовано вашим лечащим врачом.
В какой-то момент в процессе заживления вам больше не понадобится повязка. Ваш врач скажет вам, когда вы можете оставить свою рану открытой и как за ней ухаживать.
Позвоните своему врачу, если:
- Боль усиливается или не проходит после приема болеутоляющих средств
- У вас кровотечение, которое не останавливается в течение 10 минут при мягком прямом надавливании
- Повязка ослабевает
- Края трансплантат или лоскут начинают подниматься вверх
- Вы чувствуете, что что-то выпирает из области трансплантата или лоскута
Также позвоните своему врачу, если заметите признаки инфекции, такие как: желтый цвет или неприятный запах (гной)
Аутотрансплантат — уход за собой; Пересадка кожи — уход за собой; Расщепленный кожный лоскут – уход за собой; Полнослойный кожный лоскут – уход за собой; Частичная кожная пластика — уход за собой; ФТСГ — забота о себе; СТСГ — забота о себе; Местные лоскуты — уход за собой; Краевые лоскуты — уход за собой; Дальние лоскуты — забота о себе; Свободный лоскут – забота о себе; Аутопластика кожи — уход за собой; Самостоятельный уход кожного лоскута при пролежнях; Самолечение при ожогах кожного лоскута; Самостоятельный уход за кожными язвами при пересадке кожи
- Кожный трансплантат — серия
- Слои кожи
Padilla PL, Khoo KH, Ho TH и др.

 В течение нескольких следующих месяцев цвет участков изменится и станет светлее. Как только участки полностью заживут, вы сможете использовать макияж, чтобы скрыть рубцы.
В течение нескольких следующих месяцев цвет участков изменится и станет светлее. Как только участки полностью заживут, вы сможете использовать макияж, чтобы скрыть рубцы.


 Спросите своего поставщика медицинских услуг о том, как лучше всего сохранять кожный трансплантат сухим, когда вы принимаете душ в течение 1–2 недель. Не принимайте ванны в течение 2–3 недель.
Спросите своего поставщика медицинских услуг о том, как лучше всего сохранять кожный трансплантат сухим, когда вы принимаете душ в течение 1–2 недель. Не принимайте ванны в течение 2–3 недель.


