Микоз стоп. Автор статьи: врач-дерматовенеролог Саттарова Ляля Равилевна.
Среди всех заболеваний кожи одним
из самых распространенных является грибковое поражение кожи стоп, именуемое
микозом. Высокая заболеваемость связана
с наличием огромного числа пациентов с
иммунными нарушениями, часто встречающейся недостаточностью периферического
кровоснабжения, длительным и бесконтрольным приемом антибиотиков. Также
высок уровень поражения данной патологией у лиц пожилого возраста, так как некоторые соматические заболевания (сахарный
диабет, онкологическая патология, патология сосудов нижних конечностей) встречаются в этой возрастной группе значительно
чаще.
Заражение микозом стоп может происходить при непосредственном контакте
с больным в семье или коллективе и осуществляется через обувь, одежду, предметы
обихода (коврики в ванной, мочалки, маникюрные принадлежности). Возбудители
заболевания в большом количестве встречаются в кусочках пораженных ногтевых
пластин или чешуйках с очагов на коже.

В очагах шелушение может быть представлено 3 формами:
- 1. Мелкое (муковидное) – после мытья становится практически незаметным.
- 2. Кольцевидное – колечки в виде розоватых пятен различной величины, формы, окружены бахромкой отслоившегося эпителия – после мытья более выражен.
- 3. Крупнопластинчатое – в виде плотно прикрепленных чешуек
Наиболее характерными признаками
являются мокнутие и отслоение рогового
слоя в межпальцевых промежутках, образованию поверхностных эрозий и глубоких
болезненных трещин. Больных беспокоит
зуд и жжение. При присоединении вторичной инфекции, образуется гнойничковые
элементы, кровянистые корочки. Воспалительные явления нарастают от центра к
перифирии.
В связи с тем, что в начале заболевания
больные либо не испытывают никакого
дискомфорта, либо их беспокоит незначительный зуд. Заболевание может длиться
десятилетия и в процесс постепенно вовлекаются ногти, кожа крупных складок и т.
Клиника может быть представлена следующими типами поражения ногтя:
– нормотрофический тип, при котором
сохраняется форма и толщина, появляются
белые и желтые пятна, имеющие тенденцию к слиянию, постепенно занимающие
весь ноготь;
– гипертрофический тип, когда ногтевая
пластина утолщена, грязно-желтого цвета,
имеет неравномерно разрушенный свободный край – «изъеденный ноготь»;
– онихолитический тип характеризуется
истончением ногтя с явлениями расслоения
в области свободного края пластинки.
Шелушение кожи — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.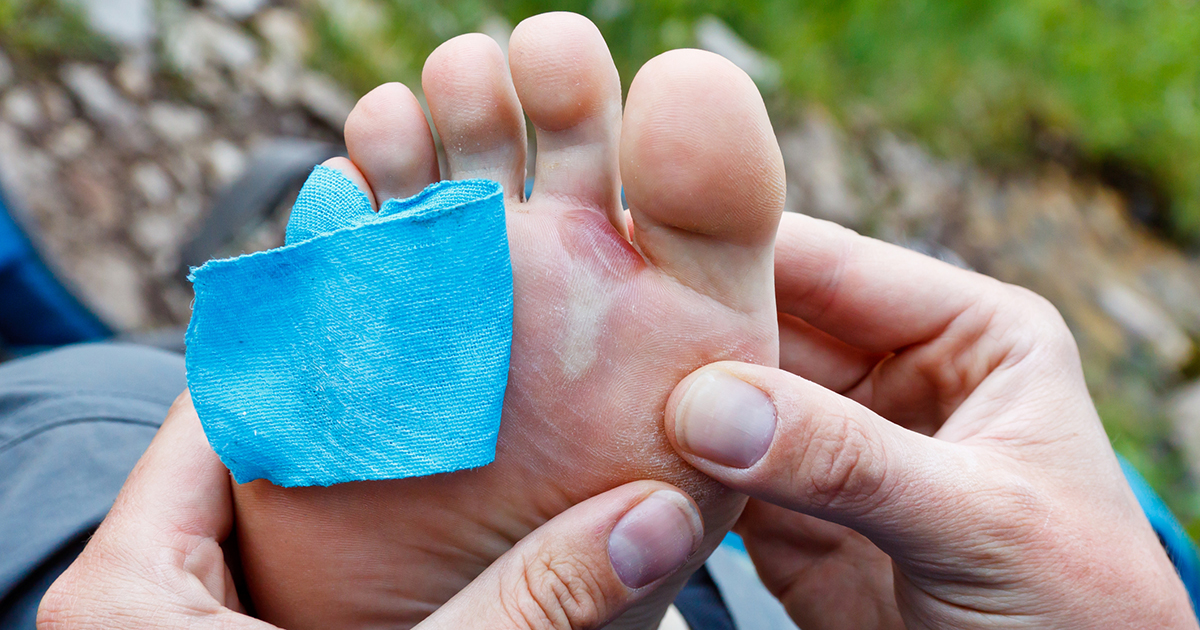
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Определение
Шелушение кожи происходит в результате отмирания клеток (кератиноцитов) рогового слоя эпидермиса. В норме процесс отторжения ороговевшего эпителия происходит постоянно, однако чешуйки и их количество достаточно малы, чтобы быть заметными невооруженным глазом. При нарушении процессов ороговения и отмирания кератиноцитов количество чешуек значительно увеличивается, они могут ссыпаться с кожи мельчайшими частицами или сливаться, образуя крупные пластины.
Разновидности шелушения кожи
Кожа состоит из нескольких слоев, строение и роль каждого из них обеспечивают ей барьерную функцию.
Нарушение физиологических процессов в коже ведет к усилению процессов ороговения и появлению излишнего количества отмерших клеток.
Цвет шелушащихся чешуек может варьировать от серо-белого до темно-серого. При гиперфункции сальных желез чешуйки склеиваются в крупные и жирные на вид пластины. При гипофункции чешуйке напоминают мельчайшую пыль.
При гиперфункции сальных желез чешуйки склеиваются в крупные и жирные на вид пластины. При гипофункции чешуйке напоминают мельчайшую пыль.
Локализация шелушения может зависеть от вызвавшего его заболевания. Повышенное шелушение обычно наблюдается на волосистой части головы, в складках кожи за ушами, между пальцами, на сгибательных и разгибательных поверхностях конечностей.
Возможные причины шелушения кожи
Шелушение кожи может наблюдаться при любом типе кожи, однако более всего ему подвержена сухая кожа. Потеря кожей влаги может быть обусловлена неправильным подбором косметических средств (особенно увлечением пилингами, а также спиртосодержащими очищающими лосьонами и тониками), длительным пребыванием на ветру, на солнце, сухимм воздухом в помещении, конституциональными особенностями и возрастными изменениями (недостатком женских половых гормонов).
Шелушение кожи возникает при дефиците витаминов (витамина А и группы В) и микроэлементов (например, железа).
При каких заболеваниях наблюдается шелушение кожи
Атопический дерматит. Это заболевание относится к числу распространенных аллергических патологий, вызываемых иммунными нарушениями. Оно проявляется зудом и высыпаниями на коже в виде розовых бляшек или пузырьков с их последующей пигментацией и шелушением. У маленьких детей наблюдается эритемато-сквамозная форма дерматита с покраснением кожи и шелушением, у детей 2–13 лет преобладает утолщение кожи со складками и шелушащимися бляшками, у подростков и взрослых – сухость и шелушение кожи преимущественно на лице и верхней части туловища.
Псориаз. Псориаз относится к числу аутоиммунных заболеваний. В его развитии играют значимую роль наследственная предрасположенность, иммунные, эндокринные нарушения, факторы внешней среды и состояние нервной системы человека. Заболевание могут провоцировать стрессы, инфекционные заболевания, травмы, прием лекарственных средств. Как правило, псориаз начинается с появления на коже розовых зудящих бляшек, которые, сливаясь, образуют пятна различных очертаний, покрытые серебристо-белыми чешуйками.
Бляшки локализуются в основном на волосистой части головы, разгибательной поверхности локтевых, коленных суставов, на пояснице.
При поскабливании высыпаний мелкие чешуйки придают бляшке вид жирного пятна, а после удаления чешуек поверхность бляшки может кровоточить. При экссудативном псориазе чешуйки под влиянием сочащегося содержимого бляшек формируют корочки и отторгаются с трудом. Возможна локализация высыпаний только на участках с более жирной кожей (на волосистой части головы, в носогубных и заушных складках, в области груди и между лопатками). У таких пациентов граница шелушения спускается ниже волосяного покрова на кожу лба. При обострении заболевания может развиться псориатическая эритродермия, когда процесс распространяется почти на весь кожный покров, приводя к отечности, покраснению и шелушению кожи.
Тяжелое течение псориаза сопровождается поражением суставов, вплоть до их деформации и ограничения подвижности.
Себорейный дерматит. Заболевание характеризуется избыточностью или недостаточностью функции сальных желез. При повышенном салоотделении роговой слой кожи утолщается, отмечается ее жирный блеск и шелушение. При недостаточной выработке сального секрета формируются мелкие чешуйки или крупные сухие пластинки, которые легко отделяются от кожи. Себорея поражает участки с большим количеством сальных желез (волосистую часть головы, лоб, носогубный треугольник, область ушных раковин). При себорее волосистой части головы волосы истончаются и выпадают.
Детские инфекционные заболевания (корь, скарлатина). Высыпания, которые появляются при кори, постепенно пигментируются, приобретая бурую окраску. Их поверхность покрывается мелкими чешуйками. При скарлатине кожа начинает шелушиться после исчезновения сыпи, лицо могут покрывать мелкие чешуйки, а на ладонях и стопах участки кожи могут отходить лоскутами.
Демодекоз. Заболевание вызывают клещи рода Demodex, которые в небольших количествах могут присутствовать и на здоровой коже. Они обнаруживаются в волосяных фолликулах и протоках сальных желез на лице и коже волосистой части головы, а также бровей и ресниц. По мере роста колонии клещей на коже образуются розоватые пятна вокруг волосяных фолликулов, покрытых мелкими или крупными чешуйками. Иногда формируются папулы (узелки) и пустулы, похожие на угревую сыпь. В запущенных случаях кожа утолщается и теряет эластичность. Шелушение, зуд, повышенная жирность кожи и выпадение волос служат характерными симптомами заболевания.
Они обнаруживаются в волосяных фолликулах и протоках сальных желез на лице и коже волосистой части головы, а также бровей и ресниц. По мере роста колонии клещей на коже образуются розоватые пятна вокруг волосяных фолликулов, покрытых мелкими или крупными чешуйками. Иногда формируются папулы (узелки) и пустулы, похожие на угревую сыпь. В запущенных случаях кожа утолщается и теряет эластичность. Шелушение, зуд, повышенная жирность кожи и выпадение волос служат характерными симптомами заболевания.
Отрубевидный лишай (разноцветный лишай). Этот вид кератомикоза вызывают дрожжеподобные грибы рода Pityrosporum, поражающие роговой слой эпидермиса.
Отрубевидный лишай не заразен, но выявлена генетическая предрасположенность к отрубевидному лишаю у лиц, находящихся в кровном родстве.
Чаще поражение отмечается в возрасте пубертата, поскольку интенсивное размножение грибов коррелирует с гиперфункцией сальных желез. Грибы формируют колонии в виде желтовато-бурых точек вокруг сальных желез. Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Розовый лишай Жибера. До настоящего времени причина заболевания не установлена, однако преобладает мнение о вирусной природе поражения (предположительно, это вирусы герпеса). Заболевание начинается с продромального периода, для которого характерны мышечная слабость, лихорадка, увеличение лимфатических узлов. Затем на коже появляются розовые бляшки до 5 см в диаметре с приподнятыми краями, которые через неделю светлеют. В течение нескольких месяцев бляшки постепенно проходят, пигментируясь и отшелушиваясь. Заболевание развивается преимущественно у подростков и молодых людей.
Сифилис. Сифилитическая сыпь (папулезный сифилид), которая сопровождается шелушением кожи, чаще встречается при вторичном сифилисе. Желтовато- или синюшно-красные округлые папулы, слегка выступающие над поверхностью кожи, имеют плотную консистенцию и гладкую блестящую поверхность. Шелушение папул приводит к образованию ободка вокруг них.
Шелушение папул приводит к образованию ободка вокруг них.
Ихтиоз. Под этим названием объединяется группа заболеваний, характерной чертой которых является диффузное ороговение кожи по типу «рыбьей чешуи». Все варианты заболеваний (вульгарный, Х-сцепленный, пластинчатый ихтиоз, врожденная буллезная ихтиозиформная эритродермия) носят наследственную природу. Участки гиперкератоза и шелушения могут локализоваться на различных участках тела. Так, при вульгарном ихтиозе шелушение более выражено на разгибательных поверхностях конечностей, однако присутствует и на коже бедер, предплечий и ягодиц, а на ладонях и подошвах можно заметить глубокие складки. При Х-сцепленном ихтиозе кожа ладоней и лица не затронута гиперкератозом. Цвет чешуек варьируется от светло- до темно-коричневого. При пластинчатом ихтиозе шелушение захватывает все части тела.
К каким врачам обращаться при шелушении кожи
При появлении очагов шелушения у детей в первую очередь следует обратиться к
педиатру, который может направить ребенка к дерматологу. Взрослым пациентам необходимо сразу посетить дерматолога и при необходимости – аллерголога-иммунолога.
Взрослым пациентам необходимо сразу посетить дерматолога и при необходимости – аллерголога-иммунолога.
Диагностика и обследования при шелушении кожи
Для диагностики заболевания, характеризующегося шелушением кожи, необходимо сделать ряд лабораторных исследований:
- клинический анализ крови;
Что делать при шелушении кожи
Большинство кожных заболеваний, сопровождающихся шелушением, требуют поддержания оптимального увлажнения и питания кожи с использованием витаминотерапии и лечебных косметических средств, которые назначает дерматолог.
Лечение при шелушении кожи
Шелушение кожи может быть симптомом очень многих заболеваний, поэтому лечение определяется врачом только после установления точного диагноза.
Источники:
- Клинические рекомендации «Экзема». Разраб.: Российское общество дерматовенерологов и косметологов.
 – 2021.
– 2021. - Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Бильдюк Е.В., Шакирова А.Н. Современные особенности клиники, диагностики и терапии больных экземой // Лечащий врач. № 6/2018. – С. 85-87.
- Псориаз: Федеральные клинические рекомендации по ведению больных псориазом. – Москва, 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Шелушение ступней: причины, методы лечения и средства защиты
Шелушение ступней имеет несколько возможных причин. Травмы стопы, сухость кожи и эпидермофития стопы, среди прочего, могут вызывать шелушение кожи на стопах.
Травмы стопы, сухость кожи и эпидермофития стопы, среди прочего, могут вызывать шелушение кожи на стопах.
Шелушащиеся стопы могут выглядеть сухими и шелушащимися. Кожа может шелушиться по всему телу или только на определенных участках. Иногда единственным симптомом является шелушение, но стопы также могут чесаться или на них могут появляться желтые пятна.
Сухая или шелушащаяся кожа на стопах обычно не является признаком тяжелого состояния. Однако, если у человека есть другие симптомы, появляются раны на ногах или он испытывает сильную боль в ногах, врачу может потребоваться осмотреть шелушащиеся ноги, чтобы исключить заболевание.
В этой статье будут рассмотрены причины шелушения стоп. Также будут рассмотрены некоторые потенциальные методы лечения и когда человеку следует обратиться к врачу.
Существует несколько причин шелушения стоп, в том числе:
Мозоли и мозоли
Мозоли и мозоли вызывают образование омертвевшей кожи. Это может привести к твердым, колючим наростам на ногах, которые иногда трескаются или шелушатся. Отслаивание их до поверхности кожи может вызвать кровотечение или боль.
Отслаивание их до поверхности кожи может вызвать кровотечение или боль.
Мозоли, как правило, появляются на ступнях и становятся твердыми. Обычно они безболезненны, но могут быть болезненными при прикосновении. Мозоли вызывают рост омертвевшей кожи вокруг воспаленной кожи, что может причинить боль. Они выглядят восковыми и часто появляются на пальцах ног.
Врачи иногда называют мозоли «клавами» или «геломами».
Мозоли и мозоли не опасны, но могут вызывать дискомфорт. Людям не следует пытаться отрезать или удалять их, так как это может привести к болезненным травмам и инфекциям.
Сухая кожа
Сухая кожа, особенно в зимние месяцы и в сухом климате, может привести к тому, что ноги станут настолько сухими, что они будут шелушиться или трескаться и кровоточить.
У человека также могут быть другие симптомы на ногах, такие как:
- гиперемия
- белые или сухие пятна
- зуд
- боль
Сухая кожа не опасна. Однако, если это достаточно серьезно, чтобы вызвать растрескивание кожи на ногах, может быть более высокий риск заражения.
Однако, если это достаточно серьезно, чтобы вызвать растрескивание кожи на ногах, может быть более высокий риск заражения.
Экзема
Экзема — это тип воспалительного заболевания кожи, при котором организм чрезмерно реагирует на безвредные вещества. Это может привести к воспалению здоровой кожи.
Кожа может выглядеть или ощущаться сухой, но экзема – это не просто сухая кожа. Это также может вызвать болезненные покраснения или белые пятна и даже волдыри.
Атопический дерматит, наиболее распространенная форма экземы, возникает, когда иммунная система повреждает влагозащитный барьер кожи, вызывая ее сухость. Это может вызвать шелушение ног. У человека также могут быть пятна экземы на других частях тела.
Дисгидротическая экзема в первую очередь поражает руки и ноги и может вызывать крошечные покрасневшие волдыри на пальцах ног. Эти волдыри могут зудеть, шелушиться или вскрываться. Некоторые люди ошибочно принимают этот тип экземы за другие виды волдырей, так как они выглядят одинаково.
Псориаз
Псориаз — это хроническое аутоиммунное заболевание, при котором организм атакует здоровые ткани. Это заставляет клетки кожи обновляться намного быстрее, чем обычно. Это может произойти в любом месте на теле, но обычно поражает локти, колени и подошвы стоп.
Люди с псориазом могут заметить покрасневшие, утолщенные пятна, которые выглядят серыми или серебристыми на ногах. Кожа может шелушиться, зудеть или со временем желтеть.
Хотя сухая кожа не вызывает псориаза, увлажнение кожи может способствовать более быстрому заживлению псориаза.
Эпидермофития стопы
Эпидермофития стопы представляет собой высококонтагиозную грибковую инфекцию, которая может вызывать появление желтых или белых пятен на стопах, пальцах ног или участках под ногтями.
Ноги могут чесаться или казаться сухими, иногда может шелушиться кожа. У человека может быть больше шансов заболеть микозом стопы, когда его ноги соприкасаются с загрязненными поверхностями, такими как пол в спортзале или душевые.
Волдыри
Волдыри обычно появляются, когда что-то трется о стопу, в результате чего образуются небольшие пузырьки, заполненные жидкостью.
Волдыри обычно безвредны, но могут быть болезненными. Ношение обуви, которая натирает одни и те же участки стопы, может привести к тому, что волдыри растрескаются и начнут кровоточить.
Людям не следует вскрывать волдыри, так как они могут стать болезненными и вызвать кровотечение. Вскрытие волдыря также может увеличить риск заражения.
Проблемы со здоровьем ног, связанные с диабетом
Диабет может повредить кровеносные сосуды, что может повлиять на приток крови к ногам. Снижение кровотока увеличивает риск различных проблем со стопами, включая сухость кожи, которая трескается и кровоточит.
Людям с диабетом и непрекращающейся болью в ногах или сухостью кожи следует обратиться к врачу.
Человек с шелушащейся кожей на ногах должен обратиться к врачу, если он:
- страдает диабетом и у него появляются боли или онемение в ногах
- симптомы, которые не проходят при домашнем лечении
- сильная боль в ногах, мешающая ходьбе
- появление любых признаков или симптомов инфекции, таких как лихорадка
- получение предмета, например, стекла или дерева, застрявшего в ноге
- повредили ногу, наступив на какой-либо предмет, и в последнее время не получали прививку от столбняка
- подозревают, что у них может быть псориаз
Домашнее лечение шелушения стоп зависит от причины.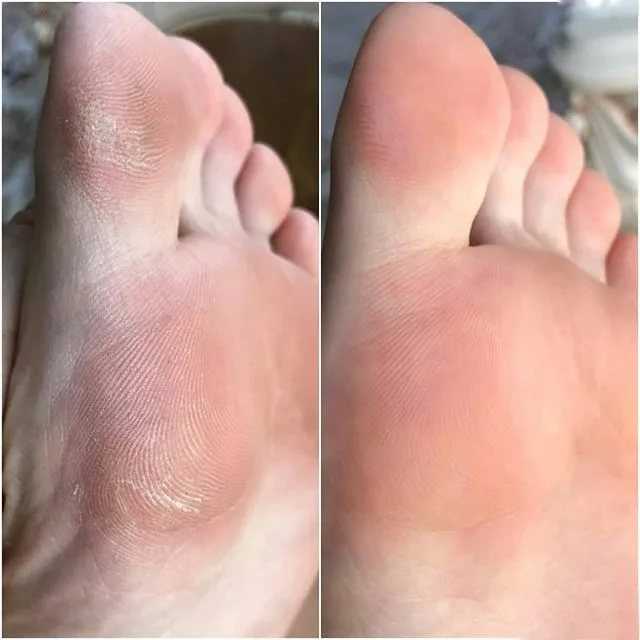 Некоторые средства, которые можно попробовать, включают:
Некоторые средства, которые можно попробовать, включают:
- увлажнение ног, возможно чередование густого увлажняющего крема и крема с гидрокортизоном для лучшего облегчения псориаза или экземы чистый и сухой
- не носить обувь, которая натирает мозоли
- содержать ноги в чистоте и сухости
- не ходить босиком по потенциально загрязненным поверхностям
- наносить средство для удаления мозолей на мозоли и аккуратно растирать их пемзой, хотя это может занять несколько недель мозоли полностью
- ведение журнала симптомов экземы и псориаза, а также возможных триггеров
Шелушение ног может вызывать дискомфорт. Существует несколько потенциальных причин, и лучший вариант лечения или домашнего ухода будет зависеть от причины.
Сухая кожа может натирать обувь и трескаться, вызывая сильную боль и затрудняя ходьбу. Обычно человек может лечить сухую кожу дома с помощью увлажняющих средств. Однако, если это становится серьезным, им следует подумать о том, чтобы обратиться за советом к врачу.
Врач может прописать лекарства для лечения хронических заболеваний, таких как псориаз, которые могут уменьшить шелушение стоп.
Шелушение ступней: причины, лечение и средства
Шелушение ступней имеет несколько возможных причин. Травмы стопы, сухость кожи и эпидермофития стопы, среди прочего, могут вызывать шелушение кожи на стопах.
Шелушение стоп может выглядеть сухим и шелушащимся. Кожа может шелушиться по всему телу или только на определенных участках. Иногда единственным симптомом является шелушение, но стопы также могут чесаться или на них могут появляться желтые пятна.
Сухая или шелушащаяся кожа на стопах обычно не является признаком тяжелого состояния. Однако, если у человека есть другие симптомы, появляются раны на ногах или он испытывает сильную боль в ногах, врачу может потребоваться осмотреть шелушащиеся ноги, чтобы исключить заболевание.
В этой статье будут рассмотрены причины шелушения стоп. Также будут рассмотрены некоторые потенциальные методы лечения и когда человеку следует обратиться к врачу.
Существует несколько причин шелушения стоп, в том числе:
Мозоли и мозоли
Мозоли и мозоли вызывают образование омертвевшей кожи. Это может привести к твердым, колючим наростам на ногах, которые иногда трескаются или шелушатся. Отслаивание их до поверхности кожи может вызвать кровотечение или боль.
Мозоли, как правило, появляются на ступнях и становятся твердыми. Обычно они безболезненны, но могут быть болезненными при прикосновении. Мозоли вызывают рост омертвевшей кожи вокруг воспаленной кожи, что может причинить боль. Они выглядят восковыми и часто появляются на пальцах ног.
Врачи иногда называют мозоли «клавами» или «геломами».
Мозоли и мозоли не опасны, но могут вызывать дискомфорт. Людям не следует пытаться отрезать или удалять их, так как это может привести к болезненным травмам и инфекциям.
Сухая кожа
Сухая кожа, особенно в зимние месяцы и в сухом климате, может привести к тому, что ноги станут настолько сухими, что они будут шелушиться или трескаться и кровоточить.
У человека также могут быть другие симптомы на ногах, такие как:
- гиперемия
- белые или сухие пятна
- зуд
- боль
Сухая кожа не опасна. Однако, если это достаточно серьезно, чтобы вызвать растрескивание кожи на ногах, может быть более высокий риск заражения.
Экзема
Экзема — это тип воспалительного заболевания кожи, при котором организм чрезмерно реагирует на безвредные вещества. Это может привести к воспалению здоровой кожи.
Кожа может выглядеть или ощущаться сухой, но экзема – это не просто сухая кожа. Это также может вызвать болезненные покраснения или белые пятна и даже волдыри.
Атопический дерматит, наиболее распространенная форма экземы, возникает, когда иммунная система повреждает влагозащитный барьер кожи, вызывая ее сухость. Это может вызвать шелушение ног. У человека также могут быть пятна экземы на других частях тела.
Дисгидротическая экзема в первую очередь поражает руки и ноги и может вызывать крошечные покрасневшие волдыри на пальцах ног. Эти волдыри могут зудеть, шелушиться или вскрываться. Некоторые люди ошибочно принимают этот тип экземы за другие виды волдырей, так как они выглядят одинаково.
Эти волдыри могут зудеть, шелушиться или вскрываться. Некоторые люди ошибочно принимают этот тип экземы за другие виды волдырей, так как они выглядят одинаково.
Псориаз
Псориаз — это хроническое аутоиммунное заболевание, при котором организм атакует здоровые ткани. Это заставляет клетки кожи обновляться намного быстрее, чем обычно. Это может произойти в любом месте на теле, но обычно поражает локти, колени и подошвы стоп.
Люди с псориазом могут заметить покрасневшие, утолщенные пятна, которые выглядят серыми или серебристыми на ногах. Кожа может шелушиться, зудеть или со временем желтеть.
Хотя сухая кожа не вызывает псориаза, увлажнение кожи может способствовать более быстрому заживлению псориаза.
Эпидермофития стопы
Эпидермофития стопы представляет собой высококонтагиозную грибковую инфекцию, которая может вызывать появление желтых или белых пятен на стопах, пальцах ног или участках под ногтями.
Ноги могут чесаться или казаться сухими, иногда может шелушиться кожа. У человека может быть больше шансов заболеть микозом стопы, когда его ноги соприкасаются с загрязненными поверхностями, такими как пол в спортзале или душевые.
У человека может быть больше шансов заболеть микозом стопы, когда его ноги соприкасаются с загрязненными поверхностями, такими как пол в спортзале или душевые.
Волдыри
Волдыри обычно появляются, когда что-то трется о стопу, в результате чего образуются небольшие пузырьки, заполненные жидкостью.
Волдыри обычно безвредны, но могут быть болезненными. Ношение обуви, которая натирает одни и те же участки стопы, может привести к тому, что волдыри растрескаются и начнут кровоточить.
Людям не следует вскрывать волдыри, так как они могут стать болезненными и вызвать кровотечение. Вскрытие волдыря также может увеличить риск заражения.
Проблемы со здоровьем ног, связанные с диабетом
Диабет может повредить кровеносные сосуды, что может повлиять на приток крови к ногам. Снижение кровотока увеличивает риск различных проблем со стопами, включая сухость кожи, которая трескается и кровоточит.
Людям с диабетом и непрекращающейся болью в ногах или сухостью кожи следует обратиться к врачу.
Человек с шелушащейся кожей на ногах должен обратиться к врачу, если он:
- страдает диабетом и у него появляются боли или онемение в ногах
- симптомы, которые не проходят при домашнем лечении
- сильная боль в ногах, мешающая ходьбе
- появление любых признаков или симптомов инфекции, таких как лихорадка
- получение предмета, например, стекла или дерева, застрявшего в ноге
- повредили ногу, наступив на какой-либо предмет, и в последнее время не получали прививку от столбняка
- подозревают, что у них может быть псориаз
Домашнее лечение шелушения стоп зависит от причины. Некоторые средства, которые можно попробовать, включают:
- увлажнение ног, возможно чередование густого увлажняющего крема и крема с гидрокортизоном для лучшего облегчения псориаза или экземы чистый и сухой
- не носить обувь, которая натирает мозоли
- содержать ноги в чистоте и сухости
- не ходить босиком по потенциально загрязненным поверхностям
- наносить средство для удаления мозолей на мозоли и аккуратно растирать их пемзой, хотя это может занять несколько недель мозоли полностью
- ведение журнала симптомов экземы и псориаза, а также возможных триггеров
Шелушение ног может вызывать дискомфорт.
 – 2021.
– 2021.