Профилактика кожных заболеваний у детей дошкольного возраста | Консультация на тему:
Рекомендации по профилактике кожных заболеваний у детей
У маленьких детей часто проявляется склонность к заболеваниям кожи, которые проявляются в виде диатеза, дерматита, аллергии и других нарушений кожного покрова. Врачами установлено, что профилактика и лечение заболеваний кожи – это осуществление комплексного подхода: медицинского оздоровительного и психологического.
Очень важным аспектом является участие кожи в иммунологических процессах. Снижению иммунитета способствуют и такие хронические кожные заболевания, как экзема, псориаз и герпес. Вот именно поэтому так необходима профилактика кожных заболеваний и детям, и взрослым людям.
Особого внимания требуют уже существующие кожные болезни — экзема, дерматит, псориаз. К примеру, при таком заболевании, как дерматит атопический лечение и профилактика должны быть постоянными. Все зависит от стадии развития болезни и состояния организма больного.
Важно помнить, что любую болезнь легче предупредить, чем потом лечить. Это в большой мере относится к заболеваниям кожи. Нужно помнить, что различные кожные симптомы (сыпь, покраснение, шелушение, зуд и т.п.) только видимое отражение серьезной патологии внутренних органов или центральной нервной системы, эндокринной системы или тяжелых системных болезней. Поэтому не стоит пренебрегать ими, а постараться как можно раньше выявить заболевание и излечить его.
Основные правила профилактики заболеваний кожи:
1. Соблюдение чистоты кожи: мыть руки с мылом, часто купать ребенка.
2. Ношение дома и в группе легкой, гипоаллергенной, воздухопроницаемой одежды из натуральных тканей. Одежда должна соответствовать времени года и погоде, возрасту, полу, росту и пропорциям тела ребенка. Она не должна стеснять движений, мешать свободному дыханию, кровообращению, раздражать и травмировать кожные покровы. Носки носить обязательно, даже жарким летом. Одежда должна быть чистой, нижнее белье менять каждый день. Избегать укутываний.
Избегать укутываний.
3. Своевременная обработка ран, ссадин, не контактировать с больным.
4. Частое проветривание помещений и ежедневная влажная уборка.
5. Ковры должны ежедневно очищаться пылесосом, периодически выколачиваться и протираться влажной щеткой.
6. Игрушки для детей должны мыться регулярно, а кукольная одежда стираться и проглаживаться по мере загрязнения.
7. Смена постельного белья, полотенец проводится не реже 1 раза в неделю.
8. Внедрение в быт правил личной гигиены. Индивидуальное пользование личными вещами и принадлежностями.
9. Повышение иммунитета детей: организация рационального сбалансированного питания, витаминизация, воздушные ванны, закаливание, здоровый образ жизни (соблюдение режима дня, утренняя гимнастика, прогулка, занятия спортом).
10.Отсутствие чрезмерного влияния ультрафиолетовых лучей и активного солнца.
11. Использование защитных средств от солнца в летний период.
12. Маленьким детям для предотвращения трещин и зуда на коже используют разнообразные травы с легким прот
Рекомендации для родителей «Профилактика кожных заболеваний у детей дошкольного возраста» | Консультация (младшая группа) по теме:
Слайд 1
Рекомендации для родителей «Профилактика кожных заболеваний у детей дошкольного возраста» Подготовила: Пахтусова Ирина ЛеонидовнаСлайд 2
Рекомендации по профилактике кожных заболеваний у детей У маленьких детей часто проявляется склонность к заболеваниям кожи, которые проявляются в виде диатеза, дерматита, аллергии и других нарушений кожного покрова. Врачами установлено, что профилактика и лечение заболеваний кожи – это осуществление комплексного подхода: медицинского оздоровительного и психологического Очень важным аспектом является участие кожи в иммунологических процессах. Снижению иммунитета способствуют и такие хронические кожные заболевания, как экзема, псориаз и герпес. Вот именно поэтому так необходима профилактика кожных заболеваний и детям, и взрослым людям.
Врачами установлено, что профилактика и лечение заболеваний кожи – это осуществление комплексного подхода: медицинского оздоровительного и психологического Очень важным аспектом является участие кожи в иммунологических процессах. Снижению иммунитета способствуют и такие хронические кожные заболевания, как экзема, псориаз и герпес. Вот именно поэтому так необходима профилактика кожных заболеваний и детям, и взрослым людям.
Слайд 3
Особого внимания требуют уже существующие кожные болезни — экзема, дерматит, псориаз. К примеру, при таком заболевании, как дерматит атопический лечение и профилактика должны быть постоянными. Все зависит от стадии развития болезни и состояния организма больного. Важно помнить, что любую болезнь легче предупредить, чем потом лечить. Это в большой мере относится к заболеваниям кожи. Нужно помнить, что различные кожные симптомы (сыпь, покраснение, шелушение, зуд и т.п.) только видимое отражение серьезной патологии внутренних органов или центральной нервной системы, эндокринной системы или тяжелых системных болезней. Поэтому не стоит пренебрегать ими, а постараться как можно раньше выявить заболевание и излечить его.
Поэтому не стоит пренебрегать ими, а постараться как можно раньше выявить заболевание и излечить его.
Слайд 4
Основные правила профилактики заболеваний кожи: 2. Ношение дома и в группе легкой, гипоаллергенной, воздухопроницаемой одежды из натуральных тканей. Одежда должна соответствовать времени года и погоде, возрасту, полу, росту и пропорциям тела ребенка. Она не должна стеснять движений, мешать свободному дыханию, кровообращению, раздражать и травмировать кожные покровы. Носки носить обязательно, даже жарким летом. Одежда должна быть чистой, нижнее белье менять каждый день. Избегать укутываний. 3. Частое проветривание помещений и ежедневная влажная уборка. 1. Соблюдение чистоты кожи: мыть руки с мылом, часто купать ребенка.
Слайд 5
4. Своевременная обработка ран, ссадин, не контактировать с больным. 5. Ковры должны ежедневно очищаться пылесосом, периодически выколачиваться и протираться влажной щеткой. 6. Игрушки для детей должны мыться регулярно, а кукольная одежда стираться и 7. Смена постельного белья, полотенец проводится не реже 1 раза в неделю. 8. Внедрение в быт правил личной гигиены. Индивидуальное пользование личными вещами и принадлежностями.
Смена постельного белья, полотенец проводится не реже 1 раза в неделю. 8. Внедрение в быт правил личной гигиены. Индивидуальное пользование личными вещами и принадлежностями.
Слайд 6
9. Повышение иммунитета детей: организация рационального сбалансированного питания, витаминизация, воздушные ванны, закаливание, здоровый образ жизни (соблюдение режима дня, утренняя гимнастика, прогулка, занятия спортом). 10.Отсутствие чрезмерного влияния ультрафиолетовых лучей и активного солнца. 12. Маленьким детям для предотвращения трещин и зуда на коже используют разнообразные травы с легким противовоспалительным действием: ромашку, календулу, череду, шалфей. 11. Использование защитных средств от солнца в летний период.
скарлатина, корь, краснуха, коклюш, грипп, ОРВИ и другие вирусные инфекции
Избежать болезней в детском возрасте практически невозможно. Иммунитет маленького человечка все еще формируется и не может защитить его от всех инфекций. Однако не следует пренебрегать мерами профилактики: они действительно способны снизить риск развития многих заболеваний.
Иммунитет маленького человечка все еще формируется и не может защитить его от всех инфекций. Однако не следует пренебрегать мерами профилактики: они действительно способны снизить риск развития многих заболеваний.
Эффективны ли современные меры профилактики в борьбе с вирусами и бактериями?
Инфекционные заболевания вызываются вирусами и бактериями. Лечение бактериальных и вирусных инфекций принципиально разное, а вот методы профилактики заболеваний общие для всех.
- Вакцинация. При вакцинации вводится ослабленный или мертвый штамм возбудителя болезни. Цель вакцинации — «научить» иммунную систему ребенка распознавать и обезвреживать именно этот вирус или бактерию. После прививки формируются антитела, которые мгновенно среагируют, если этот же возбудитель проникнет в организм снова, и быстро уничтожат его.

В 2000 году началась массовая вакцинация россиян от гепатита В. За 16 лет заболеваемость этой опасной болезнью снизилась с 62 тысяч случаев в год до менее чем 1 тысячи.
- Укрепление иммунитета. Нередко современные дети приобщаются к нездоровому образу жизни с ранних лет. На смену подвижным играм приходят компьютерные, родители часто балуют малышей нездоровой едой или из-за нехватки времени кормят их полуфабрикатами, укутывают детей, даже если на улице не очень холодно.
 Все это приводит к ослаблению защитных сил организма.
Все это приводит к ослаблению защитных сил организма.
Если вы хотите укрепить иммунитет вашего ребенка, следует применять комплексный подход. Диета должна содержать минимальное количество полуфабрикатов, лучше использовать натуральные продукты. Следите за балансом белков, жиров и углеводов. Чаще включайте в меню овощи и фрукты, крупы, кисломолочные продукты, цельнозерновой хлеб, ограничьте употребление сладостей. При необходимости можно давать ребенку витамины, но вопрос целесообразности таких мер нужно обсудить с педиатром. - Гигиена. Многие болезни передаются бытовым путем, и крайне важно объяснить малышу основные правила гигиены. Ребенок не должен пользоваться чужими расческой, зубной щеткой, мочалкой, посудой, игрушками, одеждой, постельными принадлежностями и полотенцами. Мыть руки следует не только перед едой, а как можно чаще, особенно находясь в общественны местах.
 Конечно, контролировать выполнение этих правил непросто, но их следует прививать малышу с самого раннего детства.
Конечно, контролировать выполнение этих правил непросто, но их следует прививать малышу с самого раннего детства.
Профилактика вирусных заболеваний у детей
ОРВИ и грипп
Вирус гриппа отличается изменчивостью, поэтому даже вакцинация не формирует долговременного иммунитета. Однако прививка против гриппа — единственный надежный способ профилактики. Проходить вакцинацию следует ежегодно, начиная с 6 месяцев. До этого момента профилактика заключается в вакцинации всех взрослых, контактирующих с младенцем.
Корь
Исключительно заразная инфекция. Она передается от человека к человеку воздушно-капельным путем. Даже при кратковременном контакте с больным риск заражения — около 40%. Профилактика кори заключается в первую очередь в вакцинации. Первую прививку ЖКВ (живой коревой вакцины) делают в 12 месяцев, вторую — в 6 лет. Существует и другой метод — введение Y-глобулина в течение 3 дней после контакта ребенка с человеком, больным корью. Широко распространена вакцина, которая содержит ослабленные штаммы сразу трех опасных вирусных инфекций — краснухи, кори и паротита.
Первую прививку ЖКВ (живой коревой вакцины) делают в 12 месяцев, вторую — в 6 лет. Существует и другой метод — введение Y-глобулина в течение 3 дней после контакта ребенка с человеком, больным корью. Широко распространена вакцина, которая содержит ослабленные штаммы сразу трех опасных вирусных инфекций — краснухи, кори и паротита.
Краснуха
Передается воздушно-капельным путем или от матери ребенку во время беременности. Врожденная краснуха особенно опасна — она часто сопровождается серьезными патологиями плода. Вакцинация против краснухи проводится впервые в 12–14 месяцев, затем ее повторяют в 6 лет. Обычно речь идет о «тройной вакцине», о которой мы говорили ранее.
Свинка (паротит)
Несмотря на забавное название, свинка — серьезная болезнь, поражающая железы (подчелюстные, околоушные и другие).
Ветрянка
Ветряная оспа, или, как ее называют чаще, ветрянка, отличается высокой заразностью — для инфицирования достаточно очень краткого контакта. Несмотря на то, что этот вирус недолго живет во внешней среде и гибнет под воздействием дезинфектантов, а также низких и высоких температур, он способен перемещаться по воздуху на значительные расстояния, так что для заражения порой даже не требуется непосредственного контакта.
Существуют вакцины против ветрянки — прививка производится в 2 года, если для нее нет противопоказаний.
Профилактика бактериальных инфекций
ОРЗ
Под ОРЗ подразумеваются все острые респираторные заболевания вообще, но в разговоре так часто называют бактериальные респираторные инфекции, чтобы не путать их с вирусными. Специфических прививок от бактерий, вызывающих ОРЗ, не существует, так что профилактика ОРЗ должна включать в себя комплексные меры по укреплению иммунитета — прием детских витаминных препаратов, здоровую диету с большим количеством натуральных продуктов, физическую активность. Важно правильно одевать малыша — не слишком укутывать его, чтобы он не потел, но и следить, чтобы он не мерз, если на улице холодно. Холод сам по себе не вызывает простуду, но при переохлаждении из-за спазма сосудов снижается местный иммунитет.
Скарлатина
Это опасное заболевание, которое сопровождается отеком миндалин, сыпью, высокой температурой, у него немало осложнений, оно даже может привести к инвалидности. Скарлатина передается воздушно-капельным и бытовым путями, отличается высокой заразностью и чаще всего поражает детей дошкольного возраста. Специальной профилактики против скарлатины нет, поэтому в качестве защитных мер можно использовать все описанные выше методы укрепления иммунной системы.
Коклюш
Возбудитель коклюша — грамотрицательная гемолитическая палочка. Эта бактерия не выживает во внешней среде, так что заражение происходит лишь при близком контакте, бытовым или воздушно-капельным путем. Существует вакцина против коклюша, но для того, чтобы вакцинация была эффективной, прививки нужно делать строго по графику — в 3 месяца, 4,5 месяца, 6 месяцев и 18 месяцев.
Существует вакцина против коклюша, но для того, чтобы вакцинация была эффективной, прививки нужно делать строго по графику — в 3 месяца, 4,5 месяца, 6 месяцев и 18 месяцев.
Общие принципы профилактики заболеваний новорожденных – Детская городская поликлиника №8,, ул. Чайковского, д. 73.
15 декабря 2019Общие принципы профилактики заболеваний новорожденных
Сохранение здоровья новорожденных и детей грудного возраста относится к приоритетным направлениям профилактической работы службы здравоохранения. Квалифицированная медицинская помощь во время беременности, при родах и в постнатальный период (сразу же после родов) способна предупредить осложнения для матери и новорожденного ребенка и позволяет выявлять и устранять проблемы на ранней стадии.
Квалифицированная медицинская помощь во время беременности, при родах и в постнатальный период (сразу же после родов) способна предупредить осложнения для матери и новорожденного ребенка и позволяет выявлять и устранять проблемы на ранней стадии.
На долю новорожденных приходится 40% всех случаев смерти детей в возрасте до пяти лет. Большинство всех случаев смерти в неонатальный период (75%) происходят на первой неделе жизни, а 25-45% из них – в течение первых 24 часов. Основными причинами смерти новорожденных служат преждевременные роды и низкая масса тела при рождении, инфекции, асфиксия (недостаток кислорода при рождении) и родовые травмы. На долю этих причин приходится почти 80% случаев смерти в этой возрастной группе. Поэтому, ВОЗ и ЮНИСЕФ в настоящее время рекомендуют проводить патронажные визиты квалифицированными работниками здравоохранения на дому в течение первой недели жизни новорожденного, что будет способствовать улучшению показателей выживаемости. В особых случаях новорожденным детям, например с низкой массой тела при рождении, рожденным от ВИЧ-инфицированных матерей или больным от рождения, требуется дополнительная помощь, и они должны направляться в стационар.
В предотвращении заболеваний детей в возрасте до года огромное значение имеет не только уровень здравоохранения, но и правильный родительский уход.
У новорожденного все основные функции организма находятся в состоянии неустойчивого равновесия, и поэтому даже незначительные изменения условий окружающей среды могут привести к тяжелым нарушениям важнейших жизненных процессов. Все это диктует необходимость создания особых условий и специального ухода за новорожденными.
Инфекционные и неинфекционные заболевания кожи новорожденных
Все заболевания кожи новорожденных условно можно разделить на три группы:
Первая группа – это болезни, присущие исключительно младенцам первых дней жизни и никогда не встречающиеся у людей других возрастов.
Вторая группа – это кожные проблемы у новорожденных, спровоцированные неправильным уходом.
Третья – болезни гнойничкового характера, вызванные бактериями.
Для периода новорожденности характерны такие поражения кожи, которые не встречаются в другие периоды жизни ребенка.
Потница – это неинфекционные заболевания кожи новорожденного, связанное с дефектами ухода за ребенком. Потница возникает при повышении температуры тела ребенка или при чрезмерном его укутывании. Особого лечения не требуется, главное — устранение причины избыточного потоотделения. Ребенку делают гигиенические ванны со слабо-розовым раствором марганцовокислого калия.
Еще одна необходимая профилактическая мера — воздушные ванны, особенно они полезны в жаркую погоду.
Дело в том, что кожа ребенка имеет свои особенности. Во-первых, она очень нежная и поэтому больше подвержена любым заболеваниям, а во-вторых, сальные и потовые железы еще не работают в полную силу.
Отдельно взятая потница у новорожденных — состояние не угрожающее здоровью ребенку. Но ребенок будет чесаться и может занести инфекцию в мельчайшие ранки от расчесов и тогда риск развития воспалительного процесса будет велик.
После каждого испражнения кишечника подмывайте ребенка обычной проточной водой. После следует обработать все складочки детской присыпкой (тальком) или любым другим детским средством с похожим действием. Не забывайте проветривать помещение. Идеальная температура помещения для нахождения в нем новорожденного ребенка — это 20-22 градуса. Не стоит одевать своего ребенка в «сто одежек».
Опрелость — это заболевание кожи новорожденного ребенка, возникшее в местах избыточного трения, на участках, длительно подвергавшихся воздействию мочи и кала, в складочках кожи.
Раздражение появляется на наиболее чувствительных участках кожи, которые к тому же часто бывают влажными (в паху). Пот, моча и кал являются питательной средой для размножения микроорганизмов, которые и вызывают воспаление. Нередко возникновение опрелостей провоцируют вещества, входящие в состав памперсов, одноразовых салфеток и других предметов гигиены. К появлению опрелостей на коже новорожденных склонны младенцы с избыточным весом, эндокринной патологией, близко расположенными к коже сосудами (сосудистая сеточка у таких малышей просвечивает через тонкую, нежную кожу).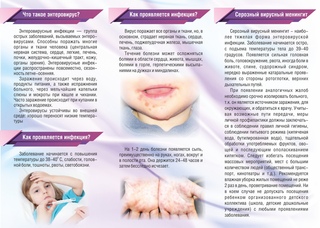
Для профилактики этих кожных заболеваний у новорожденных необходимо подмывать ребенка после каждого туалета, регулярно менять подгузники, смазывать проблемные участки стерильным растительным маслом или кремами, проводить воздушные ванны.
Омфалит — в переводе с греческого языка, означает «воспаление пупка», то есть кожи с подкожной клетчаткой вокруг пупка. Возбудитель – стафилококк или кишечная палочка. Мокнущий пупок после обработки спиртом крепостью 60° прижигают 10%-ным раствором азотнокислого серебра или крепким раствором перманганата калия. Малышу каждый день проводят ванны со слабо-розовым раствором марганцовки.
Заживление пупочной ранки происходит в течение нескольких недель. Чаще всего лечение начинается своевременно и проводится в домашних условиях. Подробную инструкцию о том, как лечить омфалит дает врач-педиатр или участковая медсестра
Гнойный омфалит требует срочного обращения к врачу!
Воспалительный процесс дна пупочной ранки, кожи и подкожной клетчатки вокруг пупка, пупочных сосудов, вызванный стафилококком или другими бактериями, с появлением гнойного отделяемого.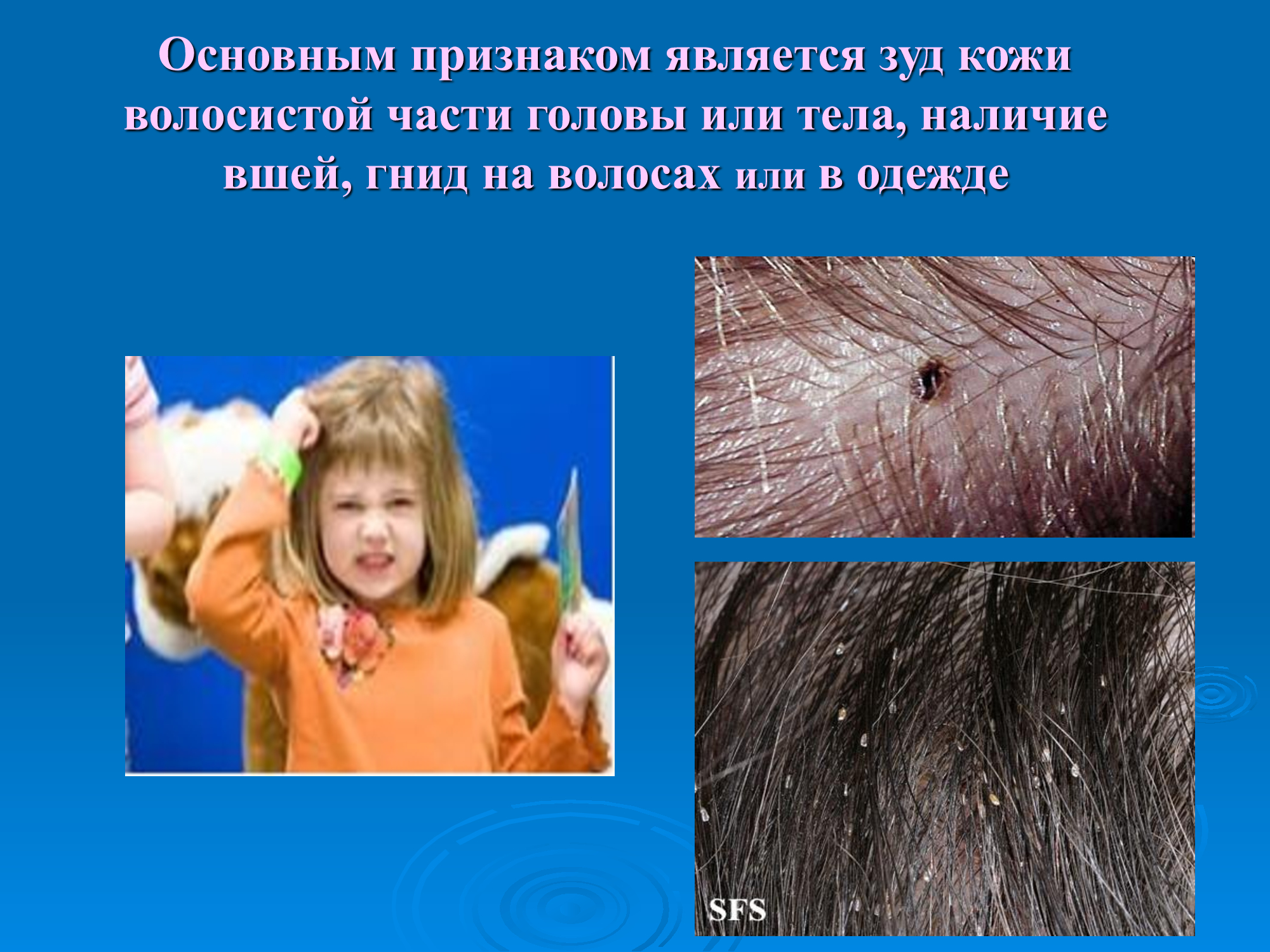
Пеленочный дерматит — раздражение, возникающее на коже ягодиц при действии на кожу различных неблагоприятных факторов. Пеленочный дерматит регистрируется у 35-50% всех детей первого года жизни. Чаще он развивается в возрасте от 3 до 12 месяцев. Это кожное заболевание у грудных детей встречается в основном у младенцев с аллергической настроенностью, у малышей, находящихся на искусственном вскармливании.
- Частая смена мокрых пеленок – сухая кожа менее подвержена воспалению, а мокрый и теплый подгузник – место, где идеально размножаются бактерии, становящиеся причиной пеленочного дерматита;
- При каждой возможности делать ребенку воздушные ванны. Давая коже свободно дышать, не забывая, что эта процедура очень хороший метод профилактики пеленочного дерматита. Чем чаще, тем лучше.
- Каждый раз, меняя малышу пеленки и подгузники использовать специальные защищающие, подсушивающие или увлажняющие средства по уходу за кожей малышей;
- И никогда не забывайте тщательно осматривать на предмет прогрессирования заболевания. Ведь пеленочный дерматит, если не будет должного ухода, может перерасти в серьезное кожное заболевание, лечение которого у грудничков провести непросто.
Пиодермия
Кожное заболевание гнойничкового характера часто оказывается результатом неправильного или недостаточного ухода за ребенком. Кожные покровы с остатками молочной смеси, пота, молока, мочи и кала становятся лучшим местом возникновения возбудителей пиодермии – стрептококков и стафилококков. Требует срочного обращения к врачу.
Кожа – это естественный покров барьер между организмом и внешней средой. Кожа выполняет функции защиты организма от неблагоприятных воздействий. Но кожа новорожденного эти функции выполняет не в полном объеме, и поэтому подвергается кожным заболевания.
У новорожденных лечение кожных заболеваний должно проходить только под наблюдением доктора, так как некоторые кожные высыпания могут являться симптомом различных опасных для жизни болезней. Поэтому необходимо устранять в первую очередь причину образования кожных болезней у новорожденных.
все новости
Каковы его симптомы и как с ними бороться
Импетиго — это распространенная бактериальная инфекция кожи, которая очень заразна. Он распространен у детей в возрасте от двух до пяти лет (1). MomJunction расскажет вам о причинах, симптомах, советах по уходу на дому, профилактических мерах и вариантах лечения импетиго у детей.
Что такое импетиго?
Импетиго — заразная бактериальная инфекция кожи, распространенная во всем мире. Инфекция поражает поверхностный эпидермис или верхний слой кожи рта, носа, рук, туловища, вокруг области подгузников и ног.Иногда он может распространяться на кожу под ногтями или между кожными складками (2). Инфекция заразна и распространяется, когда кто-то контактирует с открытыми язвами, жидкостью или гноем, сочащимися из волдырей, предметами, инфицированными бактериями, или когда они царапают рану ногтями, содержащими бактерии импетиго.
Кожа становится зудящей и болезненной, что доставляет ребенку сильный дискомфорт. Однако им следует избегать царапин и прикосновений к пораженным участкам. Дети с импетиго должны находиться дома, а не общаться с другими детьми в школе или детском саду.Если язвы не могут быть эффективно покрыты, эту изоляцию следует проводить как минимум в течение семи-десяти дней или до тех пор, пока поражения не осядут.
Если инфекция поражает только одну часть тела, примите надлежащие меры, чтобы предотвратить ее распространение. Поскольку импетиго является заразным заболеванием, некоторые дети подвергаются более высокому риску, чем другие.
Кто подвержен более высокому риску импетиго?
Хотя у каждого есть шанс получить импетиго, некоторые люди более уязвимы для бактерий, чем другие.
- Дети в возрасте до шести лет, поскольку их иммунная система не полностью развита
- Те, кто посещает школу или детский сад
- Дети, живущие в тропическом или влажном климате
- Те, кто разделяет полотенца, кровати, одеяла или подушки
- Дети стероиды в течение длительного времени из-за некоторых основных проблем со здоровьем (например, нефротического синдрома)
- В теплое и влажное время года
- Дети, не соблюдающие общую гигиену, например частое мытье рук
Импетиго может поражать как мальчиков, так и девочек.Однако знание того, что вызывает инфекцию, является первым шагом к более эффективному лечению.
[Читать: Кожные высыпания у детей ]
Каковы причины импетиго?
Импетиго вызывается бактериями Staphylococcus (staph) и Streptococcus (strep), которые атакуют, проникая через любые порезы, укусы насекомых и высыпания на коже. Когда бактерии передаются от одного человека к другому через прикосновение или тесный контакт, они также могут заразить здоровую кожу.
Когда инфекция вызывается как стафилококками, так и стрептококками, это называется небуллезным импетиго.Это наиболее распространенный тип импетиго у детей, на его долю приходится около 70% случаев (3).
Другой тип импетиго — это буллезное импетиго, которое вызывается только бактериями Staphylococcus aureus. Импетиго такого типа часто встречается у детей младше двух лет.
Импетиго также можно разделить на первичное и вторичное. Первичное импетиго — это когда бактерии попадают в здоровую кожу через порез или рану. Когда импетиго является результатом основного состояния кожи, такого как экзема, это называется вторичным импетиго.Давайте посмотрим, как отличить импетиго от любой другой кожной инфекции.
Вернуться к началу
Симптомы импетиго у детей
Состояние кожи характеризуется наличием на коже больших волдырей. Признаки и симптомы импетиго у детей включают (4):
- Большие красные пузыри, наполненные жидкостью, в случае небуллезного импетиго. Инфекция начинается с маленьких волдырей и разрастается, но затем лопается и оставляет пятна красной кожи, из которых может просачиваться жидкость. Красные пятна со временем превращаются в пятна коричневого или медового цвета, которые могут выглядеть как кукурузные хлопья, прилипшие к коже.
- Чистые пузыри, заполненные жидкостью, возникают на центральной части тела, если это буллезное импетиго. Обычно они имеют ширину 1-2 см. Они дольше остаются на коже и могут быстро распространиться, прежде чем лопнуть. Они также оставляют желтые корки, которые исчезают, не оставляя рубцов.
- Болезненные и зудящие язвочки вокруг волдырей
- Высокая температура, хотя и редко
- Распухшие железы, также редко
Импетиго — состояние, которое не проходит само по себе.Он требует медицинской помощи и лечится у квалифицированного врача.
Вернуться к началу
[Читать: Сухая кожа у детей ]
Диагностика импетиго: что происходит у врача?
Врачи могут диагностировать импетиго, просто глядя на инфицированные участки кожи. Врач изучит историю болезни ребенка, чтобы узнать о любых основных заболеваниях, которые могут вызывать проблему. Кроме того, они проверит, нет ли на коже недавних порезов, синяков и ран, которые могли проложить путь для бактерий в организм.
Чтобы убедиться, что у ребенка импетиго, а не какое-либо другое кожное заболевание, например чесотка, врач может порекомендовать провести мазок. Анализы мазков проверяют тяжесть инфекции и определяют, какие антибиотики работают лучше всего. Этот тест также проверяет наличие таких инфекций, как стригущий лишай и опоясывающий лишай.
В некоторых случаях ребенку могут посоветовать сделать анализ крови, чтобы определить степень тяжести инфекции и потребность в пероральных / внутривенных антибиотиках.
Только после постановки правильного диагноза врач сможет порекомендовать ребенку правильный курс лечения.
Как лечить импетиго у детей?
Процедура направлена на ускорение процесса заживления за счет ухода за кожей и в некоторых случаях использования антибиотиков. К лечебным мероприятиям также относятся:
- Поддержание гигиенического режима ухода за кожей. Это включает в себя поддержание чистоты кожи, что помогает быстрее вылечить легкие инфекции.
- Мытье волдырей с помощью удобного для кожи мыла под проточной водопроводной водой.
- Пятна слабого желтого цвета можно смыть чистой водой.
- В некоторых случаях могут быть прописаны мази с антибиотиками для местного применения, такие как ретапамулин и мупироцин (6). Для большинства людей в лечении инфекции помогает только мупироцин (7).
- Пероральные антибиотики, такие как амоксициллин, клоксациллин и цефалоспорины, также назначаются для лечения тяжелых случаев импетиго. Антибиотики действуют только при соблюдении всего курса, назначенного врачом (8).
Лучшим курсом лечения будет сочетание лекарств или мазей для местного применения в сочетании с домашним уходом за кожей.
Вернуться к началу
Советы по предотвращению и контролю распространения импетиго
[Читать: Целлюлит у детей ]
Ни один человек не может быть на 100% невосприимчивым к импетиго. Любой, кто подвергается воздействию бактерий, может иметь шанс на их развитие. Однако эти меры предосторожности позволяют снизить вероятность развития инфекции импетиго у ребенка.
- Не царапайте и не зажимайте волдыри, чтобы жидкость не распространяла бактерии.
- Держитесь подальше от людей с импетиго.
- Не делитесь полотенцами, кроватями, бутылками с водой, тарелками, стаканами, мылом и игрушками с детьми, у которых есть импетиго.
- Не отправляйте ребенка в детский сад или школу, если у него или нее импетиго.
- Если вы прикоснулись к инфицированной области, немедленно вымойте руки.
- Всегда стирайте все, что касалось инфицированных частей, например полотенца, носовые платки, одежду и т. Д.
- Регулярно купайте ребенка.
- Всегда надевайте одноразовые перчатки при чистке язв и нанесении мазей на инфицированные участки.
- Коротко обрежьте ногти и держите их в чистоте.
- Если у ребенка есть рана, укус насекомого или порез на коже, держите ее закрытой и чистой и не позволяйте ребенку почесать ее, так как это увеличивает вероятность попадания бактерий в организм.
Соблюдение надлежащей гигиены очень важно для предотвращения распространения инфекции.Помните, что ребенок, инфицированный этой инфекцией, будет заразным до тех пор, пока язвы не заживут или, по крайней мере, через 24 часа после начала лечения и начала действия лекарств (9).
Наряду с лечением вы также можете использовать некоторые домашние средства от импетиго.
Вернуться к началу
Работают ли домашние средства против импетиго?
Не следует пробовать домашние средства в случае инфекционного кожного заболевания, такого как импетиго. Лучше прикрыть пораженный участок после перевязки как можно больше.Употребление в пищу продуктов, богатых антиоксидантами, и цитрусовых может помочь быстрее заживить поражения.
Вернуться к началу
[Прочитать: Фолликулит у детей ]
Самый быстрый способ избавиться от инфекции — следовать указаниям врача, соблюдать гигиену кожи и придерживаться здорового питания для укрепления иммунной системы ребенка. Делая все это, внимательно относитесь к чувствам ребенка. В конце концов, иметь волдыри и пятна на коже неудобно или приятно.
Есть ли у вас опыт, которым можно поделиться? Поделитесь ими с нами в разделе комментариев ниже.
Рекомендуемые статьи:
Вирусные инфекции у детей: симптомы, лечение и средства правовой защиты
Вирусы — это небольшие инфекционные агенты, которые не могут выжить вне тела хозяина. Существует множество вирусов, которые могут поражать людей и вызывать ряд заболеваний, таких как простуда, ветряная оспа, СПИД, вирус гриппа и денге. Они вторгаются и размножаются внутри клеток-хозяев. Реакция клеток-хозяев на вирусы в организме приводит к вирусным инфекциям.
Вирусные инфекции могут вызывать повреждение клеток или изменение клеточных функций.Некоторые вирусы могут мешать делению клеток и вызывать рак. Вирусы могут инфицировать определенные органы или ткани тела. Дети, особенно молодые, более уязвимы к вирусным инфекциям, поскольку у них более низкий иммунитет. Респираторные заболевания — распространенные вирусные заболевания в детстве (1).
Прочтите этот пост MomJunction, чтобы узнать больше о признаках, симптомах, диагностике, лечении и профилактике вирусных инфекций у детей.
Признаки и симптомы вирусной инфекции у ребенка
Лихорадка может быть одним из распространенных симптомов вирусной инфекции.Лихорадка, вызванная вирусами, называется вирусной лихорадкой. Некоторые вирусы могут вызывать небольшое повышение температуры тела, тогда как другие могут вызывать значительное повышение температуры, что требует немедленной помощи.
Следующие признаки и симптомы также часто наблюдаются при вирусных инфекциях (2):
- Боль в теле
- Усталость
- Отсутствие аппетита
- Слезотечение
- Головная боль
- Кашель или чихание
- Диарея
- Рвота
- Сыпь на коже
Эти симптомы могут различаться в зависимости от вируса, вызывающего инфекцию.Многие вирусные инфекции проходят самостоятельно и не требуют особого внимания. Однако это может зависеть от вирусной нагрузки, а некоторые вирусы могут вызывать тяжелые инфекции, требующие госпитализации.
Тип вируса и иммунитет вашего ребенка могут определять, как часто и как долго длятся вирусные инфекции. Некоторые вирусные инфекции могут исчезнуть в течение нескольких дней, тогда как другие могут длиться дольше. Вирусы, такие как ВИЧ, навсегда остаются в организме и продолжают вызывать проблемы, в то время как вирусы герпеса могут оставаться в организме неактивными, часто реактивируясь и вызывая болезнь
Причины вирусных инфекций у детей
Некоторые вирусы очень заразны.Заражение вирусами от инфицированных людей или животных может вызывать заболевания. Некоторые вирусы передаются человеку через переносчиков, таких как комары или мухи.
Вирусы могут распространяться через прямой контакт или по воздуху. Они могут передаваться человеку следующими путями (3) (4):
- Загрязненная пища и вода (глотание)
- Вдыхание дыхательных капель
Переливание крови
- Загрязненные иглы
- Вертикальная передача или врожденная (от матери ребенку)
- Укусы насекомых, таких как комары, мухи или клещи
Совместное использование игл может часто вызывать болезни среди подростков, принимающих наркотики, если иглы использовались инфицированными людьми.Некоторые вирусы, такие как герпес, могут передаваться от поцелуев. Вирус денге, вирус Зика и др. Передаются от инфицированных людей здоровым людям через укусы комаров. Вирусы бешенства передаются через укус или царапину инфицированного животного.
Хотя дети могут контактировать с различными типами вирусов в повседневной жизни, это не всегда может приводить к инфекции. Человеческое тело имеет систему защиты от патогенов, включая эпителиальные клетки кожи, которые действуют как физический барьер и иммунная система для атаки вирусов, попадающих в человеческий организм.
Ячейки системы защиты атакуют и уничтожают вирусы. Наша иммунная система имеет способность распознавать вирус, с которым столкнулся организм, и вызывать быстрый иммунный ответ, когда он появляется во второй раз. Однако иногда система организма не может защитить репликацию вируса и часто приводит к инфекциям.
Диагноз
Вирусную инфекцию можно диагностировать с помощью клинического обследования, часто на основании характера лихорадки и других признаков и симптомов.Ваш врач также может оценить это на основе эпидемий, происходящих в вашем районе. Диагностические тесты могут быть назначены для подтверждения, оценки серьезности или исключения условий.
Вирусные заболевания, такие как ветряная оспа и корь, можно определить, наблюдая за типом и характером кожной сыпи. Вирус бешенства может быть связан с историей укуса животного. Инфекции, связанные с вирусом денге, вирусом Эбола и т. Д., Могут быть эндемическими для некоторых стран.
Для диагностики вирусных инфекций часто выполняются следующие тесты (5):
- Анализы крови, такие как полный анализ клеток крови
- Культура крови
- Полимеразная цепная реакция для идентификации вируса в образцах
- Тестирование антигенов
- Тесты на антитела
Рентген грудной клетки, КТ, МРТ, ЭКГ, ЭЭГ, УЗИ и т. Д., часто проводятся для выявления каких-либо осложнений, связанных с вирусными инфекциями.
Риски и осложнения
Хотя вирусные инфекции в большинстве случаев проходят самостоятельно, снижение иммунитета и отсутствие поддерживающей терапии могут повысить риск развития осложнений у вашего ребенка. Внезапно возникшая лихорадка может привести к фебрильным припадкам у детей, если вовремя не контролировать ее.
Ниже приведены некоторые распространенные осложнения вирусных инфекций (6) (7):
- Бактериальная инфекция
- Сепсис
- Энцефалит
- Менингит
- Миокардит
- Повышенный риск рака
- Повреждение иммунных клеток (ВИЧ)
- Паралич (полиовирус)
- Пневмония
- Острый респираторный дистресс-синдром (ОРДС)
Эти осложнения могут быть специфичными для микроорганизмов.Некоторые вирусы могут нанести непоправимый вред определенным органам и системам органов и часто быть фатальными. Обратитесь за медицинской помощью, если вирусная инфекция не исчезнет в течение нескольких дней или часто повторяется.
Лечение детских вирусных инфекций
При лечении вирусных инфекций часто требуется поддерживающая терапия, включая лечение симптомов (8). В некоторых случаях может потребоваться противовирусная терапия.
Хотя многие вирусные инфекции не требуют специального лечения, для уменьшения тяжести симптомов могут быть назначены следующие методы лечения:
- Лихорадка и боли в теле: Ацетаминофен или НПВП
- Обезвоживание: Пероральные или внутривенные жидкости
- Диарея : Лоперамид
- Кожные высыпания: Увлажняющие кремы или антигистаминные препараты, если есть зуд, связанный с высыпаниями
- Тошнота и рвота : Противорвотные препараты, такие как ондансетрон, или диетические модификации
- Леденцы от боли в горле :
- Заложенный нос: Противоотечные средства для носа
Часто, если у ребенка тяжелая респираторная недостаточность, ваш врач может госпитализировать и назначить искусственную вентиляцию легких.Перечисленные выше методы лечения показаны не всем детям с симптомами; Вы можете проконсультироваться с врачом вашего ребенка по поводу соответствующего лечения и дозировки.
Противовирусные препараты препятствуют размножению вирусов в организме: при гриппе, ВИЧ, гепатите С и т. Д. Проводят лечение противовирусными препаратами. Противовирусные препараты часто эффективны против одного или двух типов вирусов, в отличие от антибиотиков, которые могут покрывать широкий спектр бактериальных инфекций.
Осельтамивир, интерферон, ламивудин, зидовудин, ацикловир, рибавирин, ингибиторы обратной транскриптазы и др.несколько примеров противовирусных препаратов. При необходимости врач назначит антибиотик, специфичный для заболевания, после постановки диагноза вашему ребенку (9).
Домашние средства для лечения вирусной инфекции у детей
Если инфекция легкая, вы можете попробовать следующие домашние средства после консультации с врачом, чтобы облегчить симптомы и укрепить иммунную систему.
Уход на дому может включать (10):
- Достаточно отдыхать , чтобы организм мог бороться с вирусами
- Давая достаточно жидкости , чтобы избежать обезвоживания.Это поможет восполнить потерю жидкости из-за лихорадки, рвоты или диареи. Это также может помочь облегчить боль в горле. Вы можете использовать растворы для пероральной регидратации, чтобы восполнить потерю электролитов.
- Прием частых небольших порций . Часто предпочтительны продукты с меньшим содержанием жира и сахара. Супы и хорошо приготовленные блюда — лучший выбор. Вы можете избегать сырых овощей или молочных продуктов, если у них есть проблемы с пищеварением.
- Полоскание горла соленой водой для облегчения боли в горле
- Вдыхание пара для облегчения заложенности носа
- Выдача лекарств , отпускаемых без рецепта, по рекомендации врача от лихорадки и боли
- Прием сырой овсянки ванна или кремы для уменьшения зуда из-за высыпаний
Эти процедуры часто способствуют выздоровлению.Однако, если вы заметили у ребенка высокую температуру, признаки обезвоживания или другие серьезные симптомы, вы можете немедленно обратиться за медицинской помощью.
Когда обращаться к врачу
Если вас беспокоит состояние вашего ребенка, вы можете обратиться к врачу. Следующие признаки указывают на то, что вам следует обращаться за медицинской помощью во время вирусного заболевания (7):
- Высокая температура
- Сильная боль в теле
- Непрерывная рвота или диарея
- Обезвоживание
- Измененное сознание
- Судороги
- Потеря аппетита
- Проблемы с дыханием
- Обострение астмы
- Чрезвычайная усталость
Профилактические меры при вирусных инфекциях
Профилактические меры при вирусных инфекциях могут различаться в зависимости от типа вируса.Тем не менее, следующие меры могут помочь предотвратить вирусные заболевания (11):
Определенные прививки делаются как часть планового графика вакцинации, а некоторые делаются, если существует риск заражения этим заболеванием. Вакцины, такие как вакцины против бешенства, вводятся в качестве постконтактной профилактики, то есть после укуса животного.
Вакцины — эффективный способ предотвратить инфекцию. Это процесс оздоровления иммунной системы за счет стимуляции защитной системы организма. Вы можете спросить у врача вашего ребенка необходимую вакцину, в зависимости от возраста ребенка.
Вы можете соблюдать следующие меры, чтобы снизить риск заражения вирусами (11):
- Частое мытье рук водой с мылом
- Избегать физического контакта с инфицированными людьми
- Прием хорошо приготовленной пищи или питье очищенной воды
- Прикрытие рта и носа салфеткой во время чихания или кашля
- Использование репеллентов и сеток от насекомых или комаров
- Отсутствие совместного использования посуды с инфицированным человеком
- Не касаться глаз, носа и рта немытыми руками
Эти меры могут помочь снизить риск заражения вирусами.Вы можете учить своего ребенка общим правилам с самого раннего возраста. Некоторые вирусные инфекции могут быть очень заразными; Вашему ребенку необходимо оставаться дома, пока он полностью не вылечится.
Немедленно обратитесь за медицинской помощью, если у вас, вашего ребенка или кого-либо из членов семьи наблюдаются легкие вирусные симптомы во время вспышки тяжелых вирусных заболеваний, таких как коронавирусная инфекция, лихорадка Эбола, денге и т. Д., Или если вы живете или путешествуете в группы повышенного риска. области. Антибиотики бесполезны при лечении вирусных заболеваний и могут принести больше вреда, чем пользы.
Есть ли у вас опыт, которым можно поделиться? Дайте нам знать в комментариях ниже.
Ссылки:
Рекомендуемые статьи
Рисунки аллергии на кожу у детей
Мы включаем продукты, которые, по нашему мнению, будут полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Кожная аллергия у детей
Высыпания случаются время от времени, особенно в сухую погоду.Но сыпь, которая не проходит, может быть кожной аллергией.
Кожная аллергия — самая распространенная аллергия у детей. На втором месте по распространенности — аллергия на продукты. Респираторные аллергии, которые чаще встречаются у детей старшего возраста, занимают третье место по распространенности.
По данным Центров по контролю и профилактике заболеваний (CDC), случаи кожной и пищевой аллергии среди детей увеличились за период долгосрочного исследования (1997–2011 гг.), Причем кожные аллергии более распространены у детей младшего возраста, чем у детей старшего возраста. ед.
Аллергия — одно из наиболее распространенных заболеваний, но наличие ее в раннем возрасте может отрицательно сказаться на физическом и эмоциональном здоровье ребенка.
Узнайте о различных типах кожной аллергии у детей и о том, как найти наиболее эффективное лечение.
Примерно у 1 из 10 детей развивается экзема. Экзема (также называемая атопическим дерматитом) — это воспалительное состояние кожи, характеризующееся красными зудящими высыпаниями. Обычно появляется у детей от 1 до 5 лет. Пищевая аллергия или загрязнители окружающей среды могут вызывать экзему, но иногда причина не обнаруживается.
Лечение: Стандартное лечение включает:
- избегание аллергенов
- нанесение мазей и увлажняющих кремов
- в крайних случаях использование рецептурных лекарств
Обратитесь к врачу, если вы подозреваете аллергию. Аллерголог может помочь определить, каких аллергенов следует избегать или какие продукты следует исключить.
Контактный дерматит — это сыпь, которая появляется сразу после прикосновения к раздражающему веществу. Если у вашего ребенка развивается аллергия на какое-либо вещество, у него может быть аллергический контактный дерматит.
Кожа может покрыться волдырями, выглядеть чешуйчатой или кожистой от частого воздействия. Поговорите со своим врачом, если подозреваете, что на коже вашего ребенка проявляется аллергическая реакция. Ваш врач может помочь определить причину, чтобы ее можно было избежать.
Лечение: Вы можете лечить аллергический контактный дерматит:
- избегая раздражителя
- нанося рецептурный стероидный крем
- лечение кожи лекарствами
- принимая антигистаминные препараты для облегчения зуда
Крапивница выглядит как красные шишки или рубцы вскоре после контакта с аллергеном и возникают тяжелые аллергические реакции.В отличие от других кожных аллергий, крапивница не бывает сухой или чешуйчатой и может появиться на любом участке тела.
Некоторые другие возможные симптомы включают затруднение дыхания или опухание рта и лица. Немедленно обратитесь за медицинской помощью, если эти симптомы проявляются при крапивнице.
Лечение: В большинстве случаев крапивница проходит сама по себе, если вы избегаете аллергена. Ваш врач может посоветовать принимать антигистаминные препараты для лечения или профилактики крапивницы.
Аллергия возникает, когда организм отрицательно реагирует на определенные вещества.Они могут включать, но не ограничиваются:
В некоторых случаях симптомы кожной аллергии проявляются при прямом контакте кожи с внешним веществом. В других случаях аллерген проглатывается или вдыхается.
Признаки могут также появляться в сочетании с другими типами симптомов аллергии, такими как головные боли, заложенность носа, чихание и насморк.
Иногда все, что нужно вашему врачу, — это собрать хороший анамнез, чтобы решить, чего следует избегать вашему ребенку. «Хороший анамнез» — это история, которую врач собирает, когда врач выслушивает ваши опасения, идеи и ожидания.Анамнез вашего ребенка может быть достаточным, чтобы врач мог предложить, какой потенциальный аллерген устранить в первую очередь.
Если необходим тест на аллергию, ваш врач обычно проводит пластырь (на поверхности кожи) или кожный укол (укол иглой настолько мал, что он не должен болеть или кровоточить). Оба теста включают введение в кожу небольшого количества аллергенов. Если возникла реакция, то у вашего ребенка может быть аллергия на это вещество.
Ваш врач использует различные вещества в зависимости от окружающей среды и семейного анамнеза.Иногда для диагностики используется анализ крови, но он может быть менее точным, особенно у очень маленьких детей.
Не все кожные реакции являются аллергическими. Ваш врач может помочь определить причину кожной реакции вашего ребенка.
В редких случаях крапивница может быть частью анафилактического шока. Анафилаксия потенциально опасна для жизни и возникает почти сразу после заражения.
Симптомы анафилаксии включают:
Позвоните в службу экстренной помощи, если у вашего ребенка анафилаксия.Ваш врач также может посоветовать вам использовать автоинжектор адреналина.
Запишитесь на прием к врачу, если у вашего ребенка случился тяжелый приступ аллергии и он не справляется со своим состоянием.
Кожные аллергии случаются в любом возрасте, но, по данным CDC, они чаще всего встречаются у маленьких детей. К счастью, степень тяжести с возрастом уменьшается.
Но все же важно своевременно устранять любые необычные изменения кожи у ребенка, прежде чем могут возникнуть осложнения. Профилактические меры являются ключевой частью предотвращения повторяющихся симптомов кожной аллергии у детей.
Даже если сыпь исчезнет, она может вернуться, если ваш ребенок снова подвергнется воздействию определенных факторов. Итак, лучший способ вылечить эту аллергию — это выявить причину на ранней стадии и предотвратить ее ухудшение.
Проконсультируйтесь с педиатром, чтобы убедиться, что лечение решает все ваши проблемы.
При легких аллергических реакциях могут быть эффективны антигистаминные препараты. Найдите на Amazon.
Рисунки, причины, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Чешуйчатая кожа — это сухая, потрескавшаяся или шелушащаяся кожа. Также известное как десквамация, шелушение кожи происходит, когда внешний слой кожи, называемый эпидермисом, начинает отслаиваться.
Чешуйки на коже могут возникнуть, когда травма или заболевание повреждают внешний слой кожи. Некоторые состояния влияют на структуру и содержание влаги в коже или вызывают образование лишней кожи, что может привести к сухости или шелушению кожи.
Чешуйки на коже являются симптомом многих заболеваний, в том числе псориаза, контактного дерматита, экземы и грибковых кожных инфекций. Некоторые причины могут привести к осложнениям со здоровьем, если их не лечить. Обычно пораженные участки включают лицо, ноги и руки.
Продолжайте читать, чтобы узнать, что вызывает шелушение кожи, как определить состояние с помощью нашего графического справочника, варианты лечения и когда обратиться к врачу.
Чешуйчатость кожи является симптомом многих различных кожных заболеваний, включая:
Контактный дерматит
Контактный дерматит — это форма экземы, которая развивается после контакта с аллергеном, раздражителем или токсичным веществом.
У людей может развиться контактный дерматит на любом участке тела, но обычно он появляется на открытых частях тела, таких как:
- руки
- лицо
- руки
- ноги
- шея
- стопы
Возможные аллергены или раздражители которые могут вызвать контактный дерматит, включают:
- ядовитый плющ
- шерсть
- мыло
- косметика
- хлор
- сигаретный дым
- латекс
Симптомы контактного дерматита включают:
- сухие, шелушащиеся или чешуйчатые пятна кожи
- покраснение и отек кожи
- волдыри, которые сочатся или мокнут
- ощущение жжения или зуда в пораженной области
- крапивница
- ощущение жесткости или стянутости кожи
Псориаз
Псориаз — распространенное аутоиммунное заболевание, которое вызывает образование участков толстой чешуйчатой кожи.Псориаз обычно поражает следующие части тела:
- локти
- колени
- кожа головы
- ладони
- подошвы ступней
- нижняя часть спины
Симптомы псориаза включают:
- толстые, чешуйчатые участки кожи
- красный или серебристые пятна на коже
- зуд
Люди с псориатическим артритом, заболеванием, связанным с псориазом, часто испытывают отек, скованность или боль в суставах.
Экзема
Экзема — распространенное заболевание кожи, которым страдают 30 процентов людей в Соединенных Штатах.Чаще всего встречается у детей и подростков.
Некоторые типы экземы, вызывающие шелушение кожи, включают:
Атопический дерматит
- Местоположение: локти, колени, щеки, шея, ноги и руки
- Симптомы: сухие шелушащиеся участки кожи, из которых может сочиться прозрачная жидкость
Дисгидротическая экзема
- Расположение: пальцы рук, ног, ладони и подошвы ступней
- Симптомы: маленькие волдыри, которые могут превращаться в трещины на коже или вызывать утолщение кожи
Себорейный дерматит
- Расположение: области, где кожа жирная, например, кожа головы, ушей, лица и подмышек
- Симптомы: желтоватая или белая корковая сыпь
Варикозная экзема
- Местоположение: голени
- Симптомы: сухая, чешуйчатая кожа и горячие, протекающие волдыри
Астеатозная экзема
- Расположение: голени
- Симптомы: сухая чешуйчатая кожа с красными трещинами
Ихтиоз
Ихтиоз — это семья редких кожных заболеваний, характеризующихся толстыми шелушащимися участками кожи.
Ихтиоз может появляться на многих частях тела, включая:
- ноги
- руки
- руки
- туловище
- локти
- скальп
Симптомы ихтиоза включают:
- чрезвычайно сухая кожа
- толстая , чешуйчатая кожа
- шелушащаяся кожа
- трещины на коже
Актинический кератоз
Актинический кератоз, также известный как солнечный кератоз, представляет собой толстую твердую шишку, которая образуется на коже.У людей может развиться актинический кератоз после воздействия ультрафиолетовых лучей солнца или искусственного загара.
Люди должны следить за актиническими кератозами, поскольку они могут быть первым признаком рака кожи. По данным Американского остеопатического колледжа дерматологии, активные поражения, более красные и нежные, чем другие, могут перерасти в рак кожи, называемый плоскоклеточной карциномой.
Актинический кератоз появляется на участках тела, которые часто подвергаются солнечному облучению, например:
- лицо
- уши
- шея
- руки
- кожа головы
- руки
Симптомы актинического кератоза включают:
- шишки светлого, темного, розового или красного цвета
- роговые чешуйки или корки на шишке
- шишки болезненные или зудящие
Красный плоский лишай
Красный плоский лишай — это воспалительное состояние кожи, при котором образуется множество небольших шишек на различных частях тела.
Красный плоский лишай может появиться на любом участке тела, но обычно он развивается на
- рту
- ногтях
- волосистой части головы
- запястьях
- лодыжках
- нижней части спины
- ног
Симптомы красного плоского лишая зависят от того, где он появляется на теле. Некоторые симптомы включают
- блестящие, красные или белые шишки
- толстые участки чешуйчатой кожи
- зуд или боль в пораженной области
- волдыри
Стригущий лишай
Стригущий лишай, или опоясывающий лишай, является грибковой инфекцией, поражающей верхнюю часть слой кожи.Стригущий лишай вызывает красные чешуйчатые высыпания, которые могут распространяться на другие части тела.
Стригущий лишай появляется на следующих частях тела:
- стопы
- пах
- ногтевое ложе
- область бороды
- тело
- лицо
- шея
Симптомы стригущего лишая включают:
- маленькие пятна красного цвета, чешуйчатая кожа
- кольцеобразная сыпь
- край или выпуклые кольца
- зуд под сыпью
- гнойные шишки
Лечение зависит от тяжести симптомов и причины шелушения.
Люди могут лечить легкие формы шелушения кожи мазями или кремами, содержащими мочевину, вазелин или молочную кислоту.
Если регулярное использование кремов и мазей не уменьшает шелушение, люди могут поговорить со своим врачом о лучших вариантах лечения.
Врачи могут порекомендовать рецептурные мази для уменьшения отека и зуда, такие как гидрокортизон. В более тяжелых случаях медицинские работники могут порекомендовать пероральные стероиды, антибиотики или антигистаминные препараты.
Люди могут найти кремы и мази в аптеках и интернет-магазинах:
Масштабирование оставляет кожу поврежденной и уязвимой для бактериальных, вирусных и грибковых инфекций, которые могут привести к другим осложнениям со здоровьем, если их не лечить.
Некоторые из перечисленных выше заболеваний могут привести к другим осложнениям. Например, у людей с псориазом может развиться псориатический артрит — состояние, характеризующееся болью и воспалением суставов.
Актинический кератоз требует особого внимания, так как некоторые неровности могут быть предраковыми.
Удаление чешуек на коже не требует неотложной медицинской помощи. Тем не менее, людям следует обратиться за медицинской помощью, если они испытывают любое из следующего:
- шелушение кожи, которое не улучшается даже после регулярного ухода за кожей
- сыпь или участок пораженной кожи начинает распространяться
- аллергическая реакция, которая включает крапивницу, лихорадка или затрудненное дыхание
Чешуйки на коже являются симптомом многих различных заболеваний, таких как псориаз, контактный дерматит, экзема и грибковые инфекции кожи.Удаление чешуек на коже не требует неотложной медицинской помощи.
Люди, у которых наблюдается стойкое шелушение, могут захотеть связаться со своим врачом, чтобы обсудить варианты лечения.
Лечение зависит от тяжести симптомов и причины шелушения. Легкие формы шелушения можно лечить густыми мазями или кремами. Более серьезные формы шелушения могут потребовать медицинской помощи. Врачи могут назначить противогрибковые препараты для лечения стригущего лишая или антигистаминные препараты для лечения аллергических реакций.
Распространенные заболевания кожи у детей — условия и лечение
Что такое стригущий лишай (инфекция опоясывающего лишая)?
Стригущий лишай вызывают различные грибки, в зависимости от их расположения на теле ребенка.Стригущий лишай характеризуется кольцевидными красными чешуйчатыми пятнами с четкими центрами. Риск заражения стригущим лишаем увеличивается, если ребенок:
- Недоедает
- Плохая гигиена
- Живет в теплом климате
- Имеет контакт с другими детьми или домашними животными, у которых есть стригущий лишай
- Имеет ослабленный иммунитет из-за болезни или лекарств
Какие бывают распространенные типы стригущего лишая?
К наиболее распространенным типам стригущего лишая относятся следующие:
Атлетическая стопа (tinea pedis или стригущий лишай стопы)
Это распространенное заболевание в основном поражает подростков и взрослых мужчин и редко встречается у детей до полового созревания.Многие факторы могут вызвать появление у спортсмена стопы, включая потливость, недостаточную сушку ступней после купания или купания, ношение тесных носков и обуви, а также теплые погодные условия. Симптомы стопы спортсмена могут включать:
- Отбеливание кожи между пальцами ног
- Масштабирование ступней
- Зудящая сыпь на ступнях
- Волдыри на ступнях
Джок-зуд (опоясывающий лишай или стригущий лишай в паху)
Это заболевание чаще встречается у мужчин и чаще возникает в теплую погоду.У самок встречается очень редко. Симптомы зуда у спортсменов могут включать:
- Красные кольцеобразные пятна в паховой области
- Зуд в паховой области
- Боль в паховой области
- Обычно не затрагивает мошонку
Стригущий лишай на коже черепа (опоясывающий лишай) capitis)
Стригущий лишай кожи головы очень заразен, особенно среди детей. Это происходит в основном у детей в возрасте от 2 до 10 лет, но редко у взрослых. Симптомы стригущего лишая на коже головы могут включать:
- Красная чешуйчатая сыпь на коже черепа
- Зуд на коже головы
- Выпадение волос на коже головы
- Сыпь на других участках тела
Стригущий лишай на коже черепа также может перерасти в керион , большое болезненное поражение в области начального стригущего лишая.Это вызвано гиперчувствительностью к стригущему лишаю и может быть связано с сыпью на других участках тела и болезненными лимфатическими узлами на шее.
Стригущий лишай на ногтях (tinea unguium)
Стригущий лишай на ногтях — это инфекция ногтей пальцев рук или ног, характеризующаяся утолщением и деформацией ногтя. Это состояние чаще встречается в ногтях на ногах, чем на пальцах рук, и чаще встречается у подростков и взрослых, чем у маленьких детей. Симптомы стригущего лишая на ногтях могут включать:
- Утолщение концов ногтей
- Желтый цвет ногтей
Стригущий лишай на теле (tinea corporis)
Эта кожная инфекция характеризуется кольцевидной сыпью на коже. тело или лицо.Это происходит в любом возрасте и чаще встречается в более теплом климате. Симптомы стригущего лишая на теле могут включать:
- Красное круглое поражение с приподнятыми краями; середина леса
Снижение распространения болезней в сфере ухода за детьми
Когда дети находятся вместе, существует вероятность распространения инфекций. Это особенно верно в отношении младенцев и детей ясельного возраста, которые, вероятно, будут протирать носы руками или тереть глаза, а затем брать игрушки или трогать других детей.Затем эти дети касаются носа и протирают глаза, чтобы вирус перешел из носа или глаз одного ребенка через руки или игрушки к следующему ребенку, который затем трет свои глаза или нос. А дети в первые несколько лет жизни часто болеют, так как их организм вырабатывает иммунитет к инфекциям.
Во многих детских учреждениях персонал просто не может ухаживать за больным ребенком из-за нехватки места или персонала, хотя в других случаях ребенку может быть комфортно и разрешено отдыхать по мере необходимости в отдельной зоне комнаты, где они находятся. уже разоблачил остальных детей.Ожидая, когда его заберут, больной ребенок, которого исключают, должен находиться в месте, где не происходит контакта с теми, кто еще не подвергся заражению. Часто лучше для ребенка не переводиться в другое место, чтобы предотвратить распространение болезни по всему учреждению и обеспечить хороший присмотр за ребенком. В некоторых программах сотрудник, который хорошо знает ребенка и обучен уходу за больными детьми, может заботиться о ребенке в помещении, отведенном для такого ухода, и где другие не будут подвергаться воздействию.Если ребенку требуется минимальный уход из-за состояния, которое не требует исключения, может быть место, где ребенок может лечь, оставаясь в пределах видимости сотрудника, когда ребенку нужно отдохнуть. В некоторых общинах созданы специальные центры по уходу за больными детьми для детей с легкими заболеваниями, которые не могут участвовать или нуждаются в большем уходе, чем персонал может обеспечить в обычных условиях ухода за ребенком.
Даже с учетом всех этих профилактических мер вполне вероятно, что некоторые инфекции будут распространяться в детском учреждении.Для многих из этих инфекций ребенок заразен за день или более до появления симптомов. Обязательно часто мойте руки себе и ребенку. Вы никогда не знаете, когда ваш ребенок или другой ребенок передает вирус или бактерии. Иногда ваш ребенок заболевает во время ухода за ребенком, и ему нужно идти домой. У вас должен быть план, чтобы кто-нибудь мог его забрать. См. Когда не оставлять ребенка дома без присмотра за детьми .
К счастью, не все болезни заразны (например, ушные инфекции).В этих случаях нет необходимости отделять вашего больного ребенка от других детей. Большинство лекарств можно назначать только дома. Если вашему ребенку нужны лекарства в течение дня, убедитесь, что в учреждении есть четкие процедуры и есть персонал, который обучен давать лекарства. Спросите, что они делают, чтобы убедиться, что у них правильный ребенок, получающий нужные лекарства в нужное время, правильным путем и в правильной дозе — и задокументируйте каждую дозу.
Меры по обеспечению хорошей гигиены при уходе за детьми:
Чтобы снизить риск заболеваний в детских учреждениях, а также в школах, учреждение должно соответствовать определенным критериям, которые способствуют соблюдению правил гигиены.
Есть ли раковины в каждой комнате и есть ли отдельные раковины для приготовления пищи и мытья рук? Пищевые продукты обрабатываются отдельно от туалетов и столов для смены подгузников?
Чисты ли туалеты и раковины и доступны ли они детям и персоналу? Используются ли одноразовые бумажные полотенца, чтобы каждый ребенок использовал только свое полотенце и не делился с другими?
Дезинфицируются ли игрушки, которые младенцы и малыши кладут в рот, прежде чем другие смогут с ними играть?
Все ли дверцы и ручки шкафов, питьевые фонтанчики, все поверхности в туалете и местах для пеленания чистятся и дезинфицируются в конце каждого дня?
Все ли пеленальные столики и детские стульчики чистятся и дезинфицируются после каждого использования?
- Полностью ли иммунизированы сотрудники и другие дети, особенно против гриппа?
Правильно ли хранятся продукты, которые приносят из дома? Правильно ли обрабатывается еда, приготовленная на месте?
Правильно ли маркировано и хранится грудное молоко?
Инструктируются ли дети и их воспитатели или учителя мыть руки в течение дня, в том числе:
По прибытии в учреждение
До и после обработки пищи, кормления ребенка или еды
После посещения туалета, смены подгузника или помощи ребенку в пользовании ванной (после смены подгузника руки воспитателя и ребенка следует вымыть, а поверхности для смены подгузников следует продезинфицировать.)
После того, как вы помогли ребенку вытереть нос или рот или поработали над порезом или язвой
После игры в песочнице
До и после игры в воде, которую используют другие дети
До и после того, как сотрудники дадут лекарство ребенку
После обращения с мусорными корзинами или мусором
После контакта с домашним или другим животным
Убедитесь, что ваш собственный ребенок понимает правила гигиены и важность мытья рук после использования в туалет и до и после еды.

 Все это приводит к ослаблению защитных сил организма.
Все это приводит к ослаблению защитных сил организма.  Конечно, контролировать выполнение этих правил непросто, но их следует прививать малышу с самого раннего детства.
Конечно, контролировать выполнение этих правил непросто, но их следует прививать малышу с самого раннего детства.