В СПбГПМУ рассказали об опыте ведения беременностей при резус-конфликте
Пациентки смогли выносить и родить детей, несмотря на гемолитическую болезнь плода – тяжёлое проявление резус-конфликта. Беременность протекает с данной патологией в 0,6 -1% случаев.
Резус-фактор – это специфический белок, который есть в крови 85% людей. Тех, у кого его нет, называют резус-отрицательными. Когда женщина с отрицательным резус-фактором ждёт резус-положительного ребёнка, в её организме могут вырабатываться специфические антитела. Во время следующей беременности эти антитела проникают через плаценту в кровоток плода и атакуют его эритроциты, что приводит к тяжёлым последствиям.
Врачи рассказали, что в Перинатальном центре СПбГПМУ в год оказывают помощь 2-3 женщинам с такой проблемой. Так, в феврале счастливой мамой стали петербурженка Инга Голубенкова, а в апреле – жительница Ростова-на-Дону Татьяна Тарасова. У обеих в анамнезе были неудачные беременности и гибель плода на поздних сроках.
|
|
– Из-за анемии у плода могут развиться отеки, потом нарушаются кровоток. В конечном счёте, это приводит к гипоксическому воздействию (кислородному голоданию) и внутриутробной гибели, – пояснила заведующая отделением патологии беременности СПбГПМУ Ольга Сергиенко. И добавила: «Переливание крови – единственный метод лечения анемии плода. Маме производят прокол живота, пунктируется сосуд пуповины и в него вводятся отмытые донорские эритроциты (компонент крови, из которого удалены плазма, лейкоциты и тромбоциты, прим. |
Врач рассказала, что процедура длится от 40 минут до часа и не требует анестезии. Однако рутинной её назвать нельзя.
– Это высокотехнологичное медицинское вмешательство, которое относится к разделу фетальной хирургии, то есть хирургии плода. Все манипуляции выполняются под ультразвуковым контролем специалистами с большим опытом, – сообщила Ольга Сергиенко.
Инга Голубенкова, которой пришлось перенести несколько таких процедур, поделилась: было не больно, но очень страшно.
У Инги есть 5-летний сын. После его рождения молодой маме вводили антирезусный иммуноглобулин, но по какой-то причине препарат не сработал. Из-за высоких титров антител женщина потеряла две беременности, но всё-таки не оставила надежду родить здорового ребёнка. На этапе планирования она обратилась в консультативно-диагностическое отделение СПбГПМУ. Женщине назначили процедуры плазмофереза – проводил их профессор Владимир Ветров, заведующий кабинетом экстракорпоральных методов лечения СПбГПМУ, один из ведущих экспертов в этой области.
Из-за высоких титров антител женщина потеряла две беременности, но всё-таки не оставила надежду родить здорового ребёнка. На этапе планирования она обратилась в консультативно-диагностическое отделение СПбГПМУ. Женщине назначили процедуры плазмофереза – проводил их профессор Владимир Ветров, заведующий кабинетом экстракорпоральных методов лечения СПбГПМУ, один из ведущих экспертов в этой области.
Беременность была сложной, будущая мама постоянно находилась под наблюдением врачей и 2 месяца провела в стационаре. На 36-й неделе она родила девочку, весом 2500 граммов. У таких малышей даже после появления на свет сохраняются проблемы, связанные с разрушением гемоглобина, но в данном случае состояние ребёнка было стабильным.
Сейчас молодая мама с малышкой дома. Девочку назвали Анастасией.
— Ей 2,5 месяца, она уже весит почти 5 килограммов.
 Пухленькая, внимательная, улыбается. Ребенок активный. Кроме анемии, которую врачи контролируют, к её состоянию нет претензий. Гематологи надеются, что к 3-4 месяцам уже будет легче, без резких падений гемоглобина, – рассказала Инга Голубенкова.
Пухленькая, внимательная, улыбается. Ребенок активный. Кроме анемии, которую врачи контролируют, к её состоянию нет претензий. Гематологи надеются, что к 3-4 месяцам уже будет легче, без резких падений гемоглобина, – рассказала Инга Голубенкова.
У Татьяны Тарасовой из Ростова-на-Дону резус-конфликт возник после первой неудачной беременности.
– До этого момента я не знала, что такое бывает. Первая беременность прервалась из-за отслойки плаценты, но антирезусный иммуноглобулин мне не вводили. Потом, когда я ждала старшую дочь, уже возник резус-конфликт, но титр был не очень высоким, и всё обошлось, – отметила молодая мама.
Вся семья долго мечтала о втором ребёнке, но на этом пути Татьяне пришлось столкнуться с огромными трудностями.
|
|
– У меня был печальный опыт, и я понимала, что с и этой беременностью будут проблемы. Задача была доходить до определенного срока. Я была ко всему готова , – сообщила женщина. |
В Перинатальный центр Педиатрического университета она попала на 23-й неделе.
|
|
– Пациентка поступила с тяжёлыми проявлениями гемолитической болезни плода. Имели место выраженный асцит (жидкость в брюшной полости, прим. ред.), гидроперикардит (скопление жидкости в перикарде, или сердечной сумке, прим. ред.), отёки подкожной жировой клетчатки, тяжёлая анемия, – рассказала Ольга Сергиенко. |
Специалисты СПбГПМУ провели консилиум и начали терапию: в общей сложности потребовалось 4 переливания отмытых эритроцитов плоду и несколько курсов плазмофереза и гемосорбции – маме. Эти меры позволили сохранить беременность. Однако на сроке 36 недель и 1 день показатели снова ухудшились. Врачи провели кесарево сечение, в результате которого на свет появилась девочка весом 2690 граммов.
|
|
– Малышку назвали Викторией. Сегодня у нас уже все хорошо. Сразу после рождения сделали еще одно переливание, но на данный момент мы просто наблюдаемся. Ещё полгода – год мы будем сдавать кровь – следить за показателями гемоглобина. Но сегодняшний день всё уже не так страшно. Вот выносить – это действительно была очень сложная задача, потому что конфликт идёт, и повлиять на это очень сложно, – говорит Татьяна Тарасова. |
Сейчас молодая мама уже готовится к выписке и с нетерпением ждёт момента, когда сможет познакомить мужа и старшую дочь с новорожденной малышкой. Правда, признаётся Татьяна, ей всё же немного тревожно уезжать от врачей, ставших почти родными. Специалисты СПбГПМУ, в свою очередь заверяют, что готовы наблюдать и маленькую Викторию Тарасову, и Анастасию Голубенкову вплоть до совершеннолетия.
|
|
– 20 лет назад такие дети точно бы не выжили. Скорее всего, беременность не удалось бы пролонгировать до минимально возможного для рождения жизнеспособного ребёнка срока. Развитие медицинских технологий, внутриутробные вмешательства позволяют выносить малыша до срока жизнеспособности. В дальнейшем эти дети развиваются нормально, – говорит заведующая отделение патологии новорожденных СПбГПМУ |
Дата публикации: 11.05.2021
«Кровные враги». Беременность и резус-конфликт – Медицинский центр «Абсолют»
Большинство людей плохо представляют себе, что такое резус-фактор, поскольку в обычной жизни его наличие или отсутствие не влечет за собой никаких болезненных последствий. Однако в случае беременности неподходящее сочетание резусов родителей может привести к так называемому резус-конфликту.
Причины:
Резус-фактор — это антиген (белок), который находится на поверхности красных кровяных телец — эритроцитов. Он может присутствовать (положительный резус), или отсутствовать (резус отрицательный). Согласно медицинской статистике, около 85% людей являются резус-положительными, остальные 15% — резус-отрицательными.
Резус-конфликт возникает либо при переливании резус-несовместимой крови, либо при беременности женщины с отрицательным резусом, если кровь у плода — резус-положительная.
Что происходит?
Когда в кровь матери с отрицательным резусом попадают эритроциты плода, несущие на себе белки системы резус, они воспринимаются ее иммунной системой как чужеродные. Организм начинает вырабатывать антитела для уничтожения эритроцитов ребенка. При этом в его крови появляется большое количество вещества, называемого билирубином, которое может повредить его мозг. Поскольку эритроциты плода непрерывно уничтожаются, его печень и селезенка стараются ускорить выработку новых эритроцитов, увеличиваясь при этом в размерах. В конце концов, и они не справляются с восполнением убыли эритроцитов. Наступает сильное кислородное голодание, раскручивается новый виток серьезных нарушений. В самых тяжелых случаях это может привести к гибели плода.
Кому угрожает резус-конфликт?
Поскольку наличие резус-фактора передается по наследству, угроза резус-конфликта существует только в том случае, если будущая мать резус-отрицательна (Rh-), а отец резус-положителен (Rh+). При таком раскладе в 75% случаев мать и ребенок будут резус-несовместимыми.
При таком раскладе в 75% случаев мать и ребенок будут резус-несовместимыми.
Но если у женщины отрицательный резус-фактор, а у мужчины положительный — это еще не повод отказаться от создания семьи.
Первая беременность такой пары скорее всего пройдет нормально. Если ранее женщина не встречалась с резус-положительной кровью, то у нее нет антител, а следовательно, и риска резус-конфликта с плодом. При первой беременности антител вырабатывается не так много (это ведь «первая встреча»). Если же количество проникших в кровь матери эритроцитов плода было значительным, в организме женщины остаются «клетки памяти», которые при последующих беременностях организуют быструю выработку антител против резус-фактора.
При резус-несовместимой беременности многое зависит и от того, чем она закончилась. После выкидыша резус-сенсибилизация (выработка антител) возникает в 3-4% случаев, после медицинского аборта — в 5-6%, после внематочной беременности — приблизительно в 1% случаев, а после нормальных родов — в 10-15%. Риск сенсибилизации увеличивается после кесарева сечения или, если были отслойки плаценты. То есть все зависит от того, сколько эритроцитов плода проникнет в кровоток матери.
Риск сенсибилизации увеличивается после кесарева сечения или, если были отслойки плаценты. То есть все зависит от того, сколько эритроцитов плода проникнет в кровоток матери.
Традиционно резус-фактор плода устанавливается косвенным способом — по нарастанию титра антител. Однако, нарастание титра антител говорит о уже развивающемся резус-конфликте, когда проводить профилактические мероприятия поздно.
В МЦ «Абсолют» предлагается методика высокоэффективной медицинской помощи беременным женщинам с отрицательным резус-фактором с использованием современных уникальных диагностических наборов.
С появлением внедренной методики у акушеров-гинекологов появилась возможность надёжно определять резус-фактор плода, начиная с 8-й недели беременности, а у беременных женщин – своевременно получать профилактическое лечение.
Подробнее об исследовании:
С RhD-антигеном связана проблема сенсибилизации резус-отрицательных женщин резус-положительными эритроцитами плода, что может привести в дальнейшем к тяжелой патологии – гемолитической болезни новорожденных.
Принцип метода основан на выявлении гена RhD, который отвечает за синтез антигена D и есть только у резус-положительных людей. Резус-отрицательная женщина антигена D не имеет. Если ребенок оказался резус-отрицательным и в крови матери антиген D отсутствует, то тест будет отрицательным. Если же плод окажется резус-положительным, то в крови резус-отрицательной матери будет присутствовать ген RhD – тест будет положительным.
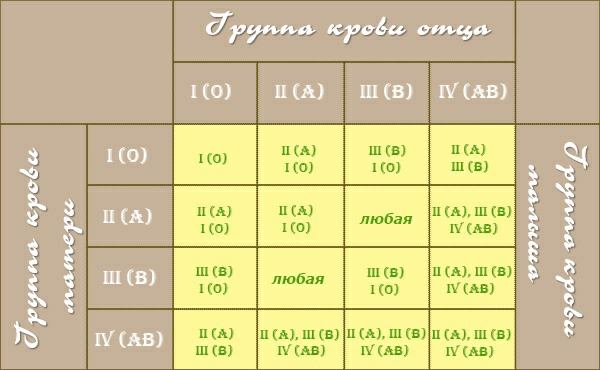
Схема наследования резус-фактора представлена в таблице:
| Отец | Мать | Ребенок | Вероятность конфликта | |
| Плюс | Плюс | 75% плюс | 25% минус | Нет |
| Плюс | Минус | 50% плюс | 50% минус | 50% |
| Минус | Плюс | 50% плюс | 50% минус | Нет |
| Минус | Минус | Минус | Нет | |
Во время беременности, уже на первом месяце, в крови женщины начинает появляться фетальная (плодная, от англ.
Циркулирующие внеклеточные плодные ДНК – это короткие участки плодных нуклеиновых кислот, циркулирующих в материнской плазме и сыворотке, которые наблюдаются иногда в несвязанной форме, свободными от обычных клеточных компонентов.
Если во время беременности резус-отрицательной женщины от резус-положительного мужчины ребенок унаследует резус-фактор от отца, тогда иммунная система матери начнет воспринимать плод как чужеродный и станет вырабатывать антитела. В организме резус-отрицательной беременной женщины в ответ на положительный резус-фактор плода начинают вырабатываться антитела и возникает опасность резус-конфликта. Резус-антитела матери проникают в плаценту и разрушают эритроциты малыша. Печень и селезенка ребенка начинают производить эритроциты в усиленном режиме, из-за чего увеличиваются в размере; постепенно развивается гемолитическая болезнь. Резус-конфликт может быть причиной поражения головного мозга, нарушения функции слуха и речи, а в самых тяжелых случаях – проявляться водянкой (отеком) плода, которая смертельно опасна.
Резус-конфликт может быть причиной поражения головного мозга, нарушения функции слуха и речи, а в самых тяжелых случаях – проявляться водянкой (отеком) плода, которая смертельно опасна.
Общими проявлениями резус-конфликта у плода являются анемия, ретикулоцитоз, эритробластоз, гепато- и спленомегалия, гипоксическое поражение важных органов. Тяжесть проявлений резус-конфликта может определяться количеством антирезусных антител в крови матери и степенью зрелости ребенка.
Для чего используется исследование?
- Для определения резус-статуса (Rh+ или Rh-) плода.
Когда назначается исследование?
- При отрицательном резус-факторе беременной, супруг которой является резус-положительным.
Что означают результаты?
Положительный результат:
- резус-положительный плод.
Отрицательный результат:
- резус-отрицательный плод.
Что может влиять на результат?
- положительный резус-фактор матери;
- срок беременности менее 8 недель;
- предыдущая беременность была менее 3 месяцев назад до настоящей.

Записаться на анализ онлайн можно ЗДЕСЬ
Резус-D отрицательный при беременности – зачем это нужно знать
Резус D отрицательный при беременности – зачем это нужно знать | Беременность Рождение и ребенок начало содержания6-минутное чтение
Слушать
Ключевые факты
- Гемолитическая болезнь новорожденных возникает во время беременности, когда существует несоответствие между вашей группой крови и группой крови вашего ребенка.
- Ваш «резус-фактор» (RhD) говорит вам, есть ли у вас белок, известный как «антиген D», на поверхности ваших эритроцитов. Если у вас нет антигена D на эритроцитах, ваша группа крови резус-отрицательная.
- Отсутствие резус-фактора обычно не является проблемой, если только вы не беременны, а ваш ребенок оказался положительным резус-фактором.

- Если у вас резус-отрицательная группа крови и небольшое количество крови вашего резус-положительного ребенка попадает в ваш кровоток во время беременности или родов, это может вызвать иммунный ответ, называемый гемолитической болезнью новорожденных.
- Если вы беременны и у вас резус-отрицательная кровь, вам предложат анти-D иммуноглобулин, чтобы избежать проблем, связанных с этим типом несоответствия группы крови.
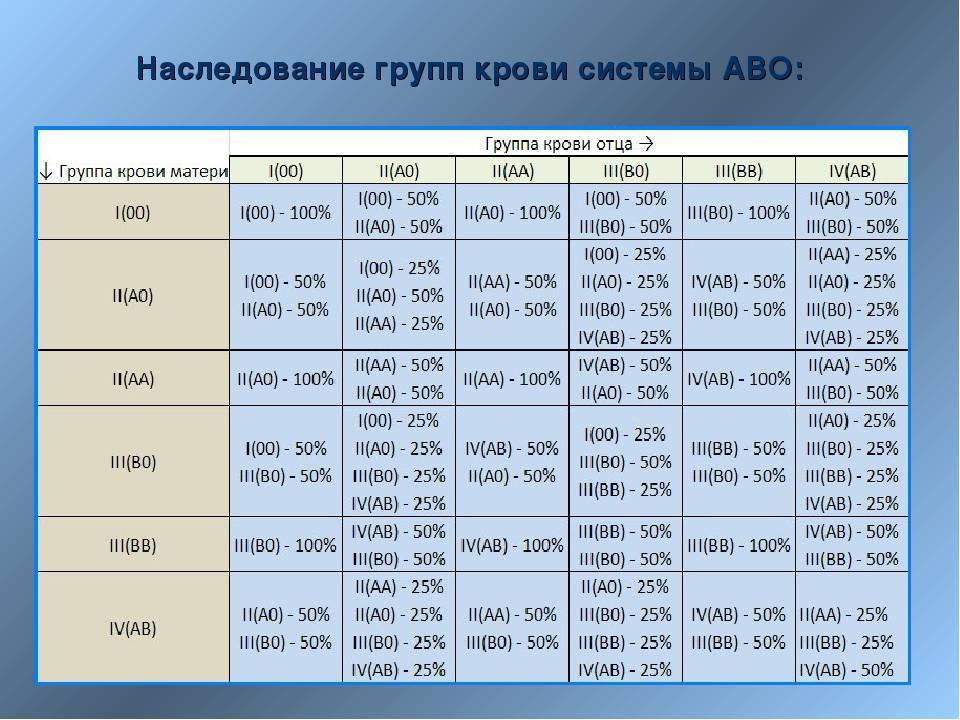
Что такое группы крови?
Каждый человек имеет одну из 4 групп крови (A, B, AB или O). Вы наследуете группу крови от родителей. Эти группы крови далее идентифицируются как положительные или отрицательные. (Например, ваша группа крови может быть положительной или отрицательной). Это показывает ваш «резус-фактор» (RhD), который указывает, есть ли у вас белок, известный как «антиген D», на поверхности ваших эритроцитов.
Что такое гемолитическая болезнь новорожденных?
Около 17 из каждых 100 человек в Австралии имеют отрицательную группу крови. Отрицательный резус-фактор обычно не является проблемой, если только вы не беременны и ваш ребенок не является положительным резус-фактором. Это может произойти, если биологический отец ребенка является резус-положительным.
Отрицательный резус-фактор обычно не является проблемой, если только вы не беременны и ваш ребенок не является положительным резус-фактором. Это может произойти, если биологический отец ребенка является резус-положительным.
Проблемы могут возникнуть, если небольшое количество крови вашего ребенка попадет в ваш кровоток во время беременности или родов. Это может привести к тому, что ваш организм выработает антитела против резус-положительных клеток (известные как «анти-D-антитела»). Это называется «сенсибилизирующим событием».
Может произойти «сенсибилизирующее событие»:
- во время некоторых анализов, которые вы можете пройти во время беременности (таких как биопсия ворсин хориона (CVS) или амниоцентез)
- после выкидыша или прерывания беременности
- после травмы или несчастного случая на животе
- , если ваш ребенок находится в тазовом предлежании и у вас наружная головная версия (когда врачи переворачивают ребенка внутри матки)
- во время родов
Сенсибилизирующее событие обычно не влияет на вашу первую беременность. Однако, если у вас будет еще одна беременность с резус-положительным ребенком, ваш иммунный ответ будет сильнее, и вы можете выработать намного больше антител. Эти антитела могут проникать через плаценту и разрушать эритроциты вашего ребенка. Это может привести к состоянию, называемому «резус-болезнью» или «гемолитической болезнью новорожденных», вызывая анемию, желтуху и повреждение головного мозга у ребенка.
Однако, если у вас будет еще одна беременность с резус-положительным ребенком, ваш иммунный ответ будет сильнее, и вы можете выработать намного больше антител. Эти антитела могут проникать через плаценту и разрушать эритроциты вашего ребенка. Это может привести к состоянию, называемому «резус-болезнью» или «гемолитической болезнью новорожденных», вызывая анемию, желтуху и повреждение головного мозга у ребенка.
Можно ли предотвратить гемолитическую болезнь новорожденных?
Резус-болезнь в наши дни встречается редко. Обычно это можно предотвратить с помощью инъекций лекарства, называемого «анти-D-иммуноглобулин». Вам будут предложены анализы крови в рамках дородового скрининга, поэтому вам сообщат, является ли ваша кровь резус-отрицательной или положительной.
Вам будет предложена инъекция на 28 и 34 неделе беременности, если у Вас отрицательный резус крови. Его также можно давать в другое время, если есть опасения по поводу сенсибилизирующего события.
В настоящее время единственный способ узнать, является ли ребенок резус-положительным, — это после его рождения провести анализ пуповинной крови. Вы можете сделать инъекцию после того, как ваш ребенок родится, и тесты покажут, что у вашего ребенка положительный резус-фактор, но врачи рекомендуют, если у вас отрицательный резус-фактор, делать ее во время беременности.
Вы можете сделать инъекцию после того, как ваш ребенок родится, и тесты покажут, что у вашего ребенка положительный резус-фактор, но врачи рекомендуют, если у вас отрицательный резус-фактор, делать ее во время беременности.
Инъекция анти-D безопасна как для вас, так и для вашего ребенка. Если у вас уже вырабатывались анти-D-антитела во время предыдущей беременности, вам не потребуется еще одна инъекция во время следующей беременности. Ваши будущие беременности будут находиться под более пристальным наблюдением, чем обычно, как и ребенок после рождения.
Можно ли лечить гемолитическую болезнь новорожденных?
Если у будущего ребенка развивается резус-болезнь, его можно лечить. Рекомендуемое лечение будет зависеть от того, насколько серьезно поражен ваш ребенок.
После рождения вашего ребенка, скорее всего, поместят в отделение интенсивной терапии новорожденных (больничное отделение, специализирующееся на уходе за новорожденными).
Лечение резус-болезни после рождения может включать:
- лечение светом (известное как фототерапия)
- переливание крови
- инъекция раствора антител (внутривенный иммуноглобулин, также известный как ВВИГ) для предотвращения разрушения эритроцитов
Если резус-болезнь не лечить, тяжелые случаи могут привести к мертворождению. В других случаях это может привести к повреждению головного мозга, трудностям в обучении, глухоте и слепоте. Однако лечение обычно эффективно, и эти проблемы встречаются редко.
В других случаях это может привести к повреждению головного мозга, трудностям в обучении, глухоте и слепоте. Однако лечение обычно эффективно, и эти проблемы встречаются редко.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел по вопросам беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436 или по видеосвязи. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
красный Крест (Факты о крови и группах крови) , Департамент здравоохранения Квинсленда (резус-отрицательная группа крови при беременности) , РАНЦКОГ (Руководство по применению иммуноглобулина RH (D) (анти-D) в акушерстве) , Национальное управление крови (Гемолитическая болезнь плода) Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: сентябрь 2022 г.
Наверх
Связанные страницы
- Обычные дородовые тесты
- Анализы крови при беременности
- Вопросы, которые следует задать врачу об анализах и сканировании
Нужна дополнительная информация?
Тест на резус-антитела | Блог HealthEngine
>Что такое тест на антитела резус? Антитела резуса (Rh Ab) — это анализ крови, позволяющий определить, вырабатываются ли у женщины антитела к антигену резуса. Это имеет важные последствия для беременности и благополучия будущего плода.
Подробнее на сайте HealthEngine
Резус-отрицательная кровь и беременность — MyDr.com.au
Если у беременной женщины отрицательный резус (Rh), а у ее плода положительный резус, плод (и любой последующий плод) может подвергаться риску возникновения проблем со здоровьем.
Подробнее на сайте myDr
Группа крови — MyDr.com.au
Наиболее распространенными системами, используемыми для классификации групп крови, являются система групп крови ABO и система групп резус (Rh).
Подробнее на сайте myDr
Причины — чудо-дети
Ежегодно в Австралии около 48 000 новорожденных нуждаются в помощи в отделении интенсивной терапии или в отделении интенсивной терапии новорожденных, существует множество факторов, связанных с преждевременными родами, и многие из них остаются необъяснимыми
Подробнее читайте на сайте Miracle Babies Foundation
Группа крови — Объяснение патологических тестов
Определение группы крови: как оно используется, когда его запрашивают и что означает результат теста?
Дополнительная информация на веб-сайте «Объяснение патологических тестов»
Анализы крови во время беременности
Узнайте больше об анализах крови, которые вам предложат во время беременности. на что они проверяют и когда вам их предложат.
на что они проверяют и когда вам их предложат.
Узнайте больше на веб-сайте Беременность, роды и младенец
Тестирование на выкидыш — Выкидыш, Австралия
В Австралии тестирование на причину выкидыша обычно не предлагается, если у вас не было 3 или более выкидышей подряд.
Узнайте больше на веб-сайте организации «Выкидыш в Австралии»
Привычный выкидыш — Выкидыш, Австралия
Привычный выкидыш определяется как 3 или более выкидышей подряд. Около 1-2% женщин переживают привычный выкидыш.
Узнайте больше на веб-сайте организации «Выкидыш в Австралии»
Причины преждевременных родов — Miracle Babies
Существует множество причин преждевременных родов
Подробнее читайте на сайте Miracle Babies Foundation
Группы крови и пончики: что такое группы крови и почему они важны? | Жизненная кровь
Какой у тебя тип?
Подробнее на веб-сайте Австралийского Красного Креста Lifeblood
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь.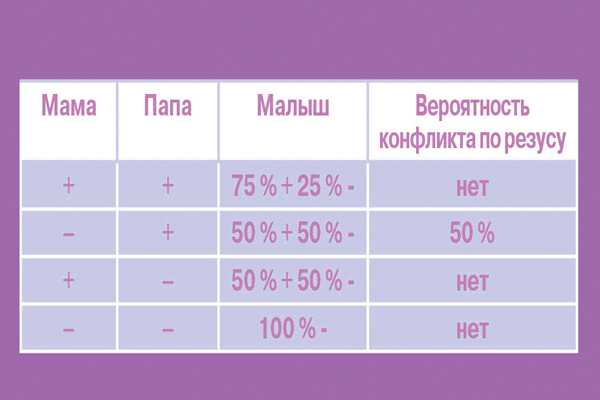 вход.
вход.
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Связаться с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Подписаться на рассылку новостей
- Войти
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Программа Pregnancy, Birth and Baby финансируется правительством Австралии и управляется Healthdirect. Австралия.
Информация и советы по беременности, родам и ребенку разрабатываются и управляются в рамках строгого
рамки клинического управления.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Healthdirect Australia признает традиционных владельцев страны по всей Австралии и их постоянные связь с сушей, морем и обществом. Мы отдаем дань уважения традиционным владельцам и старейшинам, как прошлым, так и подарок.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не следует использовать для диагностики, лечения, излечения или предотвращения каких-либо заболеваний, а также для терапевтических целей. целей.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы
профессиональное здравоохранение. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут быть воспроизведены, изменены, адаптированы, сохранены и/или распространены в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Австралия.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Болезнь резус — NHS
Резус-болезнь — это состояние, при котором антитела в крови беременной женщины разрушают клетки крови ее ребенка. Это также известно как гемолитическая болезнь плода и новорожденного (ГПБН).
Резус-болезнь не наносит вреда матери, но может вызвать анемию у ребенка и развитие желтухи новорожденных.
Прочтите о симптомах резус-болезни у ребенка.
Что вызывает болезнь резус?
Резус-болезнь возникает только тогда, когда у матери кровь с отрицательным резус-фактором (RhD отрицательный), а у ребенка в ее утробе кровь с положительным резусом (RhD положительный). Мать также должна быть ранее сенсибилизирована к резус-положительной крови.
Сенсибилизация происходит, когда женщина с резус-отрицательной кровью контактирует с резус-положительной кровью, обычно во время предыдущей беременности резус-положительным ребенком. Организм женщины реагирует на резус-положительную кровь выработкой антител (молекул, борющихся с инфекцией), которые распознают чужеродные клетки крови и уничтожают их.
Организм женщины реагирует на резус-положительную кровь выработкой антител (молекул, борющихся с инфекцией), которые распознают чужеродные клетки крови и уничтожают их.
Если происходит сенсибилизация, при следующем контакте женщины с резус-положительной кровью ее организм немедленно вырабатывает антитела. Если она беременна резус-положительным ребенком, антитела могут проникать через плаценту, вызывая резус-конфликт у будущего ребенка. Антитела могут продолжать атаковать эритроциты ребенка в течение нескольких месяцев после рождения.
Узнайте больше о причинах резус-болезни.
Предотвращение резус-болезни
Резус-болезнь в наши дни встречается редко, потому что ее обычно можно предотвратить с помощью инъекций лекарства, называемого анти-D-иммуноглобулином.
Всем женщинам предлагаются анализы крови в рамках их дородовых проверок и тестов, чтобы определить, является ли их кровь резус-фактором отрицательной или положительной. Если у матери отрицательный резус-фактор, ей будут предложены инъекции анти-D-иммуноглобулина в определенные периоды беременности, когда она может подвергнуться воздействию эритроцитов ребенка. Этот анти-D-иммуноглобулин помогает удалить RhD-клетки крови плода, прежде чем они смогут вызвать сенсибилизацию.
Если у матери отрицательный резус-фактор, ей будут предложены инъекции анти-D-иммуноглобулина в определенные периоды беременности, когда она может подвергнуться воздействию эритроцитов ребенка. Этот анти-D-иммуноглобулин помогает удалить RhD-клетки крови плода, прежде чем они смогут вызвать сенсибилизацию.
Если у женщины во время предыдущей беременности вырабатывались анти-D-антитела (она уже сенсибилизирована), то эти инъекции иммуноглобулина не помогают. Беременность будет находиться под более пристальным наблюдением, чем обычно, как и ребенок после родов.
Узнайте больше о профилактике резус-болезни и диагностике резус-болезни.
Лечение резус-болезни
Если у будущего ребенка развивается резус-болезнь, лечение зависит от того, насколько она серьезна. В более тяжелых случаях может потребоваться переливание крови нерожденному ребенку. После родов ребенка, скорее всего, поместят в неонатальное отделение (больничное отделение, специализирующееся на уходе за новорожденными).