Виды рака кожи и мягких тканей
Содержание статьи:
- Особенности опухолей
- Виды заболевания
- Признаки
- Причины возникновения
- Признаки опухолей кожи и мягких тканей
- Особенности диагностики
- Лечение
- Прогнозы
Особенности опухолей мягких тканей
Злокачественные поражения мягких тканей встречаются редко, составляя не более 1% от всех онкологических заболеваний. Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Саркомы, поражающие мягкие ткани и относящиеся к злокачественным образованиям, могут появляться в области подкожной клетчатки, включая стромальные и жировые клетки, в мышечных элементах, кровеносных сосудах или лимфатических капиллярах, нервных волокнах, соединительной ткани суставов. Локализация опухолей возможна в любой части тела, но более 50% из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
Локализация опухолей возможна в любой части тела, но более 50% из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
З.Р. Хисматуллина
Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики //
Креативная хирургия и онкология, 2010, с.69-73 .
При раннем обнаружении возможно радикальное удаление опухолей и благоприятный прогноз в отношении выздоровления.
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20% образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Признаки
Типичные признаки рака мягких тканей – саркомы обнаруживаются в области кожи или подлежащих тканей. Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
- Опухоль жировых тканей – липосаркома. Типична для коленей, забрюшинного пространства и бедер.
- Образования из скелетных мышц – рабдомиосаркомы. Они поражают мышцы, участвующие в двигательных актах.
- Фибросаркомы – новообразования из соединительной ткани.

- Синовиальные саркомы поражают оболочки крупных суставов в области рук и ног.
- Лейомиосаркомы возникают в области гладкомышечных элементов полых органов – тонкой кишки, матки, мочевого пузыря или желудка.
- Разные типы сарком нервных клеток возникают в области нервных стволов. Это невриномы, симпатобластомы или шванномы.
- Редким и склонным к быстрому метастазированию видом рака является гемангиосаркома, она повреждает стенки кровеносных сосудов.
- Крайне редкий вид лимфангиосаркомы повреждает лимфатические протоки и капилляры. Типична для женщин, у которых по каким-либо причинам проводилась мастэктомия (удалена молочная железа) Источник:
Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая
Некоторые клинические вопросы сарком мягких тканей //
Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013 .
Северо-Кавказский регион. Естественные науки, 2013 .
Почему возникают опухоли мягких тканей и кожи
Для разных видов рака кожи ключевым провоцирующим фактором считается УФ-облучение. Длительное пребывание на открытом солнце, агрессивный загар, солнечные ожоги провоцируют эпителиальные и пигментные клетки к раковой трансформации. Особенно опасно это для светлокожих людей, жителей высокогорья и тех, у кого на теле много родинок и невусов.
Для всех опухолей в целом провокаторами могут выступать:
- Ионизирующие излучения, на их долю приходится до 5% рака. Опасны также облучения по поводу лечения других видов опухолей (лимфомы, рака груди). В целом проходит до 10 лет между радиотерапией и образованием сарком.
- Неблагоприятная наследственность по меланоме или саркоме, а также наличие некоторых генетических патологий, например, нейрофиброматоза – образования множественных фибром на теле, которые могут перерастать в рак.
- Синдром Гарднера опасен в плане развития опухолей мягких тканей.
 При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций. - Провокаторами раковых опухолей могут стать частые повреждения мягких тканей, обширные хирургические вмешательства, нахождение в теле различных конструкций – спицы, пластины.
- Возможно влияние различных химических канцерогенов, повреждающих клетки. В результате страдает ДНК и возможно перерождение в рак.
- Наличие предраковых состояний, доброкачественных опухолей в некоторых ситуациях может приводить к переходу их в рак, например, при лейомиоме или рабдомиоме матки.
Признаки опухолей кожи и онкологии мягких тканей
Первые симптомы онкологических заболеваний кожи люди обычно обнаруживают в области рук или ног, реже – груди и спины. Нередко появлению необычной родинки или опухолевого участка предшествуют солнечные ожоги, травмы или интенсивные воздействия (мозоли, ссадины). Нередко опухоли проявляются на рубцующихся тканях, приводя к образованию бугорков, язвочек, шелушения кожи или неровной пигментации.
Для меланомы типичен ряд признаков – градация ABCDE, отличающих ее от всех других:
- A (от англ. asymmetry) – асимметричные края родинки;
- B (от англ. boundary) – неровные, оборванные края, зубчики;
- C (от англ. color) – окрашивание элемента неровное, с участками светлых и почти черных, голубоватых вкраплений;
- D (от англ. diameter) – разрастание более 50-60 мм в диметре;
- E (от англ. evolution) – быстрое изменение внешнего вида родинки в течение короткого времени.
Саркомы мягких тканей могут длительное время не давать выраженных симптомов, пока не достигают больших размеров и не начинают сдавливать сосуды и нервы. Возникают признаки невралгии, ощущение ползания мурашек, боль, онемение. Возможно общее недомогание, похудение, упадок сил, под кожей обнаруживается опухолевидное неровное уплотнение без четких краев. Оно может сдвигаться относительно тканей или неподвижное, очень твердое. На поверхности узлов возможно развитие незаживающих язв.
Если это опухоли мышц или суставов, связок, для них типична боль при движениях, но она может быть незначительной и часто рак диагностируют в поздней стадии, когда уже есть метастазы.
Особенности диагностики
Основа диагностики опухолей мягких тканей – это жалобы пациента, изменение внешнего вида родинок или подлежащих тканей. Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
- Дерматоскопия – это исследование эпидермиса при помощи современного прибора дерматоскопия с подсветкой и оптикой.
- Забор биопсии для определения типа клеток.
- Рентгенография для определения поражения костей и мягких тканей при разных видах сарком.
- УЗИ для выявления опухолей в мягких тканях и органах.
- МРТ или КТ-сканирование для уточнения размеров, наличия метастазов в лимфоузлах или отдаленных органах.
- Ангиография, в том числе с контрастом для выявления опухолей сосудов.

- Дополняют эти методы анализы крови и мочи, исследование на онкомаркеры, а также гистологические, биохимические и цитологические анализы полученных образцов тканей во время биопсии Источник:
Новые подходы к организации скрининга злокачественных новообразований кожи.
Сибирский онкологический журнал, 2017, №16(2), с.61-65 .
Лечение рака мягких тканей
Основной способ лечения онкологических болезней кожи и подлежащих тканей – хирургическое иссечение опухоли в пределах здоровых тканей. Если образование большое, дополнительно проводится пластическая операция для улучшения внешнего вида. В некоторых случаях необходимо также удаление регионарных лимфоузлов.
Если опухоль неоперабельная либо нужно уменьшить ее размеры до операции, назначается химиотерапия современными препаратами с минимальными побочными эффектами и влиянием на организм. Возможно применение препаратов и после операции, чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидивы.
Для меланомы разработаны протоколы таргетной терапии с прицельным воздействием только на раковые клетки специальными моноклональными антителами. Применяются методы иммунотерапии кожного рака с введением препаратов курсами для активизации собственной иммунной системы для борьбы с раком Источник:
Paulson KG, Lahman MC, Chapuis AG, Brownell I
Immunotherapy for skin cancer //
Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
Прогнозы
При раннем выявлении меланомы возможно полное избавление от рака с последующим длительным наблюдением за пациентом. При позднем обнаружении прогноз неблагоприятный, процент выживания за 5 лет не превышает 10-15%.
Для рака мягких тканей, особенно мышечных волокон, типично рецидивирование, особенно при неполном удалении опухолевых клеток. Наиболее благоприятный прогноз – у эмбриональной саркомы, выживаемость на 15-20% выше всех остальных типов рака. Чем младше возраст, тем лучше прогноз в отношении лечения Источник:
Linos E, Katz KA, Colditz GA
Skin Cancer-The Importance
of Prevention //
JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
Для первой стадии благоприятный прогноз – до 80%, для второй – чуть более 60%, для запущенных форм болезни выживаемость не превышает 20-30%, при неоперабельном раке пациенты живут до 18 месяцев.
Источники:
- З.Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
- Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая. Некоторые клинические вопросы сарком мягких тканей // Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013.
- А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас. Новые подходы к организации скрининга злокачественных новообразований кожи. Сибирский онкологический журнал, 2017, №16(2), с.61-65.
- Paulson KG, Lahman MC, Chapuis AG, Brownell I. Immunotherapy for skin cancer // Int Immunol. 2019 Jul 13;31(7):465-475.

- Linos E, Katz KA, Colditz GA. Skin Cancer-The Importance of Prevention // JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008.
Информация проверена экспертом
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 22 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Виды рака кожи и мягких тканей
Содержание статьи:
- Особенности опухолей
- Виды заболевания
- Признаки
- Причины возникновения
- Признаки опухолей кожи и мягких тканей
- Особенности диагностики
- Лечение
- Прогнозы
Особенности опухолей мягких тканей
Злокачественные поражения мягких тканей встречаются редко, составляя не более 1% от всех онкологических заболеваний. Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Саркомы, поражающие мягкие ткани и относящиеся к злокачественным образованиям, могут появляться в области подкожной клетчатки, включая стромальные и жировые клетки, в мышечных элементах, кровеносных сосудах или лимфатических капиллярах, нервных волокнах, соединительной ткани суставов. Локализация опухолей возможна в любой части тела, но более 50% из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
З.Р. Хисматуллина
Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики //
Креативная хирургия и онкология, 2010, с.69-73 .
При раннем обнаружении возможно радикальное удаление опухолей и благоприятный прогноз в отношении выздоровления.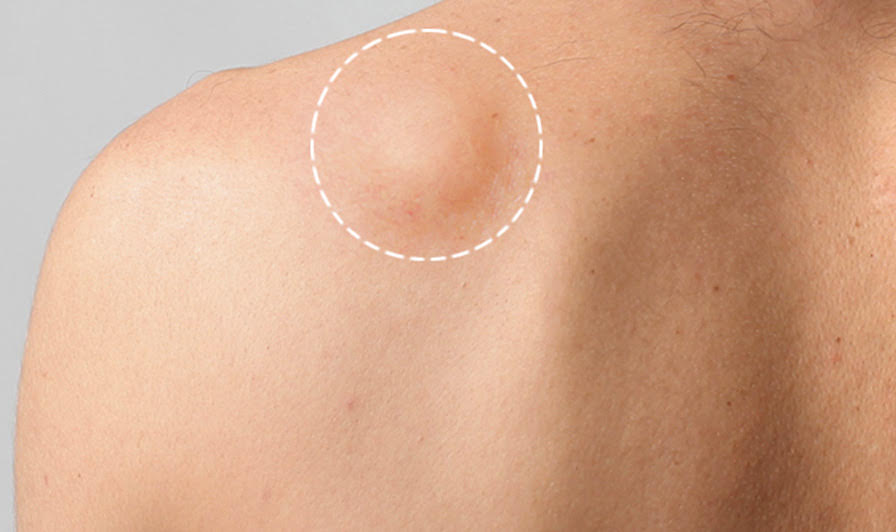
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20% образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Признаки
Типичные признаки рака мягких тканей – саркомы обнаруживаются в области кожи или подлежащих тканей. Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
- Опухоль жировых тканей – липосаркома. Типична для коленей, забрюшинного пространства и бедер.
- Образования из скелетных мышц – рабдомиосаркомы. Они поражают мышцы, участвующие в двигательных актах.
- Фибросаркомы – новообразования из соединительной ткани. Обычно появляются между мышечными волокнами на плечах, бедрах или шее.
- Синовиальные саркомы поражают оболочки крупных суставов в области рук и ног.
- Разные типы сарком нервных клеток возникают в области нервных стволов. Это невриномы, симпатобластомы или шванномы.

- Редким и склонным к быстрому метастазированию видом рака является гемангиосаркома, она повреждает стенки кровеносных сосудов.
- Крайне редкий вид лимфангиосаркомы повреждает лимфатические протоки и капилляры. Типична для женщин, у которых по каким-либо причинам проводилась мастэктомия (удалена молочная железа) Источник:
Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая
Некоторые клинические вопросы сарком мягких тканей //
Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013 .
Почему возникают опухоли мягких тканей и кожи
Для разных видов рака кожи ключевым провоцирующим фактором считается УФ-облучение. Длительное пребывание на открытом солнце, агрессивный загар, солнечные ожоги провоцируют эпителиальные и пигментные клетки к раковой трансформации. Особенно опасно это для светлокожих людей, жителей высокогорья и тех, у кого на теле много родинок и невусов.
Для всех опухолей в целом провокаторами могут выступать:
- Ионизирующие излучения, на их долю приходится до 5% рака. Опасны также облучения по поводу лечения других видов опухолей (лимфомы, рака груди). В целом проходит до 10 лет между радиотерапией и образованием сарком.
- Неблагоприятная наследственность по меланоме или саркоме, а также наличие некоторых генетических патологий, например, нейрофиброматоза – образования множественных фибром на теле, которые могут перерастать в рак.
- Синдром Гарднера опасен в плане развития опухолей мягких тканей. При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
- Провокаторами раковых опухолей могут стать частые повреждения мягких тканей, обширные хирургические вмешательства, нахождение в теле различных конструкций – спицы, пластины.
- Возможно влияние различных химических канцерогенов, повреждающих клетки. В результате страдает ДНК и возможно перерождение в рак.

- Наличие предраковых состояний, доброкачественных опухолей в некоторых ситуациях может приводить к переходу их в рак, например, при лейомиоме или рабдомиоме матки.
Признаки опухолей кожи и онкологии мягких тканей
Первые симптомы онкологических заболеваний кожи люди обычно обнаруживают в области рук или ног, реже – груди и спины. Нередко появлению необычной родинки или опухолевого участка предшествуют солнечные ожоги, травмы или интенсивные воздействия (мозоли, ссадины). Нередко опухоли проявляются на рубцующихся тканях, приводя к образованию бугорков, язвочек, шелушения кожи или неровной пигментации.
Для меланомы типичен ряд признаков – градация ABCDE, отличающих ее от всех других:
- A (от англ. asymmetry) – асимметричные края родинки;
- B (от англ. boundary) – неровные, оборванные края, зубчики;
- C (от англ. color) – окрашивание элемента неровное, с участками светлых и почти черных, голубоватых вкраплений;
- D (от англ.
 diameter) – разрастание более 50-60 мм в диметре;
diameter) – разрастание более 50-60 мм в диметре; - E (от англ. evolution) – быстрое изменение внешнего вида родинки в течение короткого времени.
Саркомы мягких тканей могут длительное время не давать выраженных симптомов, пока не достигают больших размеров и не начинают сдавливать сосуды и нервы. Возникают признаки невралгии, ощущение ползания мурашек, боль, онемение. Возможно общее недомогание, похудение, упадок сил, под кожей обнаруживается опухолевидное неровное уплотнение без четких краев. Оно может сдвигаться относительно тканей или неподвижное, очень твердое. На поверхности узлов возможно развитие незаживающих язв.
Если это опухоли мышц или суставов, связок, для них типична боль при движениях, но она может быть незначительной и часто рак диагностируют в поздней стадии, когда уже есть метастазы.
Особенности диагностики
Основа диагностики опухолей мягких тканей – это жалобы пациента, изменение внешнего вида родинок или подлежащих тканей. Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
- Дерматоскопия – это исследование эпидермиса при помощи современного прибора дерматоскопия с подсветкой и оптикой.
- Забор биопсии для определения типа клеток.
- Рентгенография для определения поражения костей и мягких тканей при разных видах сарком.
- УЗИ для выявления опухолей в мягких тканях и органах.
- МРТ или КТ-сканирование для уточнения размеров, наличия метастазов в лимфоузлах или отдаленных органах.
- Ангиография, в том числе с контрастом для выявления опухолей сосудов.
- Дополняют эти методы анализы крови и мочи, исследование на онкомаркеры, а также гистологические, биохимические и цитологические анализы полученных образцов тканей во время биопсии Источник:
А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас
Новые подходы к организации скрининга злокачественных новообразований кожи.
Сибирский онкологический журнал, 2017, №16(2), с.61-65 .
Лечение рака мягких тканей
Основной способ лечения онкологических болезней кожи и подлежащих тканей – хирургическое иссечение опухоли в пределах здоровых тканей. Если образование большое, дополнительно проводится пластическая операция для улучшения внешнего вида. В некоторых случаях необходимо также удаление регионарных лимфоузлов.
Если опухоль неоперабельная либо нужно уменьшить ее размеры до операции, назначается химиотерапия современными препаратами с минимальными побочными эффектами и влиянием на организм. Возможно применение препаратов и после операции, чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидивы.
Для меланомы разработаны протоколы таргетной терапии с прицельным воздействием только на раковые клетки специальными моноклональными антителами. Применяются методы иммунотерапии кожного рака с введением препаратов курсами для активизации собственной иммунной системы для борьбы с раком Источник:
Paulson KG, Lahman MC, Chapuis AG, Brownell I
Immunotherapy for skin cancer //
Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
Прогнозы
При раннем выявлении меланомы возможно полное избавление от рака с последующим длительным наблюдением за пациентом. При позднем обнаружении прогноз неблагоприятный, процент выживания за 5 лет не превышает 10-15%.
Для рака мягких тканей, особенно мышечных волокон, типично рецидивирование, особенно при неполном удалении опухолевых клеток. Наиболее благоприятный прогноз – у эмбриональной саркомы, выживаемость на 15-20% выше всех остальных типов рака. Чем младше возраст, тем лучше прогноз в отношении лечения Источник:
Linos E, Katz KA, Colditz GA
Skin Cancer-The Importance
of Prevention //
JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
Для первой стадии благоприятный прогноз – до 80%, для второй – чуть более 60%, для запущенных форм болезни выживаемость не превышает 20-30%, при неоперабельном раке пациенты живут до 18 месяцев.
Источники:
- З.
 Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73. - Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая. Некоторые клинические вопросы сарком мягких тканей // Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013.
- А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас. Новые подходы к организации скрининга злокачественных новообразований кожи. Сибирский онкологический журнал, 2017, №16(2), с.61-65.
- Paulson KG, Lahman MC, Chapuis AG, Brownell I. Immunotherapy for skin cancer // Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012.
- Linos E, Katz KA, Colditz GA. Skin Cancer-The Importance of Prevention // JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008.
Информация проверена экспертом
Михайлов Алексей Геннадьевич
оперирующий онколог, врач высшей квалификационной категории, к. м.н.
стаж: 22 года
м.н.
стаж: 22 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Как понять эту шишку во рту
У вас когда-нибудь была твердая, гладкая шишка или припухлость во рту, которая никак не могла пройти? Для тех, у кого есть, это может быть более чем немного раздражающим, а также немного пугающим.
Есть большая вероятность, что шишка может быть фибромой ротовой полости. К счастью, они обычно доброкачественные. Но если он у вас есть, все равно важно узнать, с чем вы имеете дело, и какими должны быть ваши следующие шаги.
Кён Хун Чунг, доктор медицинских наук, врач челюстно-лицевой хирургии в Баннере — Университетском медицинском институте головы и шеи в Фениксе, рассказал нам о фибромах полости рта и важности посещения медицинского работника для оценки и лечения.
Как определить, что это фиброма полости рта?
Фибромы полости рта, также известные как «реактивная гиперплазия», представляют собой твердую и гладкую рубцовую ткань. Обычно они того же цвета, что и внутренняя часть вашего рта, если только они недавно не кровоточили — обычно из-за сильного раздражения — в этом случае они могут выглядеть белыми или темно-красными.
Обычно они того же цвета, что и внутренняя часть вашего рта, если только они недавно не кровоточили — обычно из-за сильного раздражения — в этом случае они могут выглядеть белыми или темно-красными.
Большинство фибром ротовой полости, по словам доктора Чанга, вызваны травмой или локальным раздражением на языке, губе, деснах или внутренней стороне щек. Навязчивое прикусывание щеки или губы, например, является распространенной причиной. Как и зубные протезы, ортодонтические приспособления и реставрации, которые трутся о рот. Некоторые люди, например, диабетики, подвержены большему риску возникновения проблем с полостью рта.
Тем не менее, все типы людей могут заболеть оральной фибромой, и они довольно распространены. В учреждении доктора Чанга он сказал, что около 27% всех направлений патологии головы и шеи связаны с фибромами полости рта, добавив, что в большинстве случаев фиброма доброкачественная. Чтобы подтвердить, что фиброма полости рта является доброкачественной, необходимо провести микроскопическое исследование ткани.
Поскольку другие шишки и бугорки также могут имитировать раздраженную фиброму, важно пройти обследование.
Как лечить фиброму полости рта?
Хотя вы, возможно, склонны попробовать домашнее средство, но если шишка представляет собой фиброму полости рта, единственным реальным решением является хирургическое удаление. В настоящее время фибромы полости рта можно удалить скальпелем или лазером. Доктор Чанг упомянул, что лазерное удаление достаточно эффективно, поскольку лазер прижигает разрез и останавливает кровотечение. Удаление его скальпелем требует наложения швов и может оставить несколько больше рубцов (но, поскольку он находится внутри вашего рта, об этом узнает только ваш стоматолог).
Как предотвратить фибромы?
После завершения биопсии и лечения вы можете задаться вопросом, как избежать повторения фибромы в будущем. Важный первый шаг — начать уделять больше внимания своим оральным привычкам. Например, вы навязчиво кусаете себя за щеку, возможно, когда вы находитесь в состоянии глубокого сосредоточения или когда вы встревожены? Сведение к минимуму этого типа хронического раздражения рта может помочь снизить риск.
«Чтобы избавиться от своих привычек, нужно время, — сказал доктор Чанг. «Моя рекомендация своим пациентам: попросить их начать обращать внимание на то, когда они это делают, и работать над тем, чтобы либо избегать этих триггеров, либо работать над тем, чтобы сознательно останавливать себя».
Как получить помощь
У вас есть шишка во рту, и вы не знаете, что это такое? Если вы или кто-то из ваших знакомых беспокоится о возможной фиброме полости рта, помощь доступна. Чтобы найти ближайшего врача Banner Health, посетите сайт bannerhealth.com.
Чтобы узнать больше о распространенных проблемах полости рта, ознакомьтесь со следующими статьями:
- Почему скрежетание зубами вредно для здоровья
- Как проблемы с челюстью могут вызывать головную боль
- Является ли инфекция пазух носа причиной зубной боли?
Ухо, нос и горло
Присоединиться к разговору
Фиброма: симптомы, причины и лечение
Обзор
Что такое фиброма?
Определение фибромы – это нераковая (доброкачественная) опухоль или новообразование, состоящее из волокнистой соединительной ткани. Поскольку у вас есть ткани по всему телу, они могут появиться практически где угодно. Если у вас развилась фиброма, у вас может не быть никаких симптомов. Большинство из них не требуют никакого лечения, потому что они обычно не являются раковыми (злокачественными). Фибросаркомы, скорее, являются злокачественными опухолями.
Поскольку у вас есть ткани по всему телу, они могут появиться практически где угодно. Если у вас развилась фиброма, у вас может не быть никаких симптомов. Большинство из них не требуют никакого лечения, потому что они обычно не являются раковыми (злокачественными). Фибросаркомы, скорее, являются злокачественными опухолями.
Какие существуют типы фибром?
Фибромы могут возникать на коже, органах и других тканях. Наиболее распространенные типы включают:
Подошвенная фиброма
Подошвенная фиброма представляет собой узел или припухлость в ткани подошвенной фасции свода стопы. Ваша подошвенная фасция представляет собой полосу ткани, которая поддерживает ваши мышцы и проходит от пятки до пальцев ног.
Неоссифицирующая фиброма
Неоссифицирующая фиброма представляет собой доброкачественную опухоль кости, состоящую из ткани, такой как рубцовая ткань. Неоссифицирующий означает, что он не кальцинируется в вашей костной ткани. Опухоль растет на вашей кости, но она не состоит из кости. Эти типы наростов поражают от 20% до 40% здоровых детей.
Эти типы наростов поражают от 20% до 40% здоровых детей.
Ангиофиброма
Ангиофиброма представляет собой новообразование, состоящее из кровеносных сосудов и фиброзной ткани. Они выглядят как маленькие розовые или красные прыщики телесного цвета на щеках или носу.
Дерматофиброма
Дерматофиброма — это новообразование, которое может возникнуть на любом участке кожи. Чаще всего они появляются на плечах, голенях и верхней части спины. Эти кожные новообразования ощущаются как твердые шишки под кожей. Их цвет варьируется от телесного до темно-фиолетового.
Фиброма полости рта
Фиброма полости рта — это новообразование на внутренней стороне рта. Чаще всего они появляются на внутренней стороне щеки, где встречаются верхние и нижние зубы. Эти типы наростов называются раздражающими или травматическими фибромами, потому что они возникают из-за раздражения или после травмы в этой области.
Миома матки
Миома матки — это опухоль на стенке внутри или снаружи матки. У вас может развиться одна или несколько миом, и они различаются по размеру.
У вас может развиться одна или несколько миом, и они различаются по размеру.
Кого поражают фибромы?
Фиброма может развиться у любого человека, но, кроме неоссифицирующего типа, она встречается в основном у взрослых. Подошвенные фибромы чаще поражают людей европейского происхождения, чем представителей других национальностей. Дерматофибромы поражают людей всех возрастов, но чаще встречаются у людей в возрасте 20, 30 и 40 лет. Они также чаще развиваются у людей, которым при рождении был назначен женский пол (AFAB), чем у людей, которым при рождении был назначен мужчина (AMAB).
До 70% людей с AFAB заболевают миомой матки в течение жизни. Этот тип фибромы обычно поражает людей AFAB в возрасте от 30 до 40 лет. Они в два-пять раз чаще встречаются у чернокожих AFAB.
Симптомы и причины
Каковы симптомы фибромы?
Симптомы фибромы зависят от ее типа. Некоторые не вызывают никаких симптомов, но другие вызывают.
Подошвенные фибромы могут вызывать твердую на ощупь шишку в своде стопы. Вы можете испытывать сильную боль при ходьбе или стоянии.
Вы можете испытывать сильную боль при ходьбе или стоянии.
Неокостеневшие фибромы могут вызывать отек и болезненность, если они становятся слишком большими, но обычно они не вызывают боли.
Дерматофибромы могут не вызывать никаких симптомов. Однако иногда они чешутся, меняют цвет, чувствительны к прикосновению и могут вызывать болезненность.
Фибромы полости рта выглядят как гладкие бугорки, которые могут быть того же цвета, что и остальная часть рта, но обычно не вызывают никаких других симптомов.
Миома матки может вызывать ряд симптомов. Некоторые люди не испытывают никаких симптомов, но у других возникают серьезные проблемы. Симптомы могут включать:
- Тазовая боль.
- Боль в пояснице.
- Проблемы с мочевым пузырем и кишечником.
- Болезненный половой акт (диспареуния).
- Нерегулярные менструации (менструации).
- Обильные или продолжительные менструации.
- Аномальное кровотечение между менструациями.

- Бесплодие.
Что вызывает фибромы?
Фибромы развиваются по разным причинам. Некоторые развиваются по неизвестным причинам, например, подошвенные фибромы и неоссифицирующие фибромы. Другие развиваются, когда ваши клетки бесконтрольно растут из-за генетики, например, ангиофибромы.
Другие фибромы развиваются из-за повреждений или других травм области, например, дерматофибромы и фибромы полости рта. Некоторые лекарства также могут вызывать эти наросты.
Миома матки развивается из-за гормонов. В клетках миомы матки больше рецепторов эстрогена и прогестерона, чем в нормальных клетках ткани матки. Кроме того, миома матки часто уменьшается, когда уровень гормонов снижается после менопаузы.
Диагностика и тесты
Как диагностируются фибромы?
Ваш лечащий врач проведет медицинский осмотр для диагностики фибромы. Они спросят о ваших симптомах и истории болезни. В зависимости от типа роста ваш врач может запросить тестирование для подтверждения диагноза. Тестирование может включать визуализирующие тесты. Эти тесты могут включать:
Тестирование может включать визуализирующие тесты. Эти тесты могут включать:
- УЗИ.
- Рентген.
- Сканирование костей.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
Ваш лечащий врач может диагностировать другие фибромы, выполнив биопсию. Они возьмут образец ткани из нароста и изучат его под микроскопом.
Управление и лечение
Как лечат фибромы?
Хотя фибромы не исчезают сами по себе, их удаление обычно не требуется. Если они не беспокоят вас и не вызывают у вас никаких симптомов, ваш врач может не лечить их. Но если рост вызывает проблемы в вашей повседневной жизни, вы можете подумать о лечении. Лечение зависит от типа фибромы.
При подошвенных фибромах ваш поставщик медицинских услуг может порекомендовать неинвазивное лечение, такое как вставки для вашей обуви (ортопедические стельки), упражнения на растяжку или инъекции кортикостероидов. Ваш врач редко предложит операцию.
Неоссифицирующие фибромы обычно не требуют лечения. Лечащий врач вашего ребенка может просто наблюдать за опухолью. Если он становится слишком большим, они могут порекомендовать удалить его, чтобы избежать структурного ослабления кости вашего ребенка.
Если ангиофибромы причиняют боль или вы хотите удалить их по косметическим причинам, врач может предложить криотерапию, лазерное лечение или дермабразию.
Ваш лечащий врач может удалить дерматофибромы, но вы должны помнить, что изменения тканей и шрамы также изменят ваш внешний вид. Хирургическое удаление обычно является легкой амбулаторной процедурой. Они также могут использовать криотерапию для удаления нароста.
Если вам необходимо лечение фибромы полости рта, ваш лечащий врач должен удалить ее хирургическим путем. Но эти наросты имеют тенденцию повторяться, поэтому важно устранить источник раздражения.
Неинвазивные методы лечения миомы матки включают медикаментозное лечение и эмболизацию маточных артерий. Если миома матки влияет на вашу фертильность или вызывает серьезные симптомы, вам может потребоваться операция. Ваш лечащий врач может провести хирургическую процедуру по удалению миомы матки, которая называется миомэктомией. Есть много других вариантов лечения миомы матки.
Если миома матки влияет на вашу фертильность или вызывает серьезные симптомы, вам может потребоваться операция. Ваш лечащий врач может провести хирургическую процедуру по удалению миомы матки, которая называется миомэктомией. Есть много других вариантов лечения миомы матки.
Профилактика
Как я могу предотвратить фибромы?
Вы не можете предотвратить фибромы, вызванные генетическими или неизвестными причинами. Для опухолей, вызванных травмой или раздражением, вы можете принять меры предосторожности, чтобы снизить риск. Например, укусы насекомых и осколки могут вызвать дерматофибромы, поэтому вы можете использовать спрей от насекомых и соблюдать осторожность при работе с деревом. Вы можете предотвратить фибромы полости рта, избегая прикусывания щек и губ и регулярно посещая стоматолога.
Перспективы/прогноз
Чего мне ожидать, если у меня фиброма?
Фибромы не являются злокачественными (доброкачественными), что означает, что они обычно не являются серьезными или опасными для жизни.

 Северо-Кавказский регион. Естественные науки, 2013 .
Северо-Кавказский регион. Естественные науки, 2013 .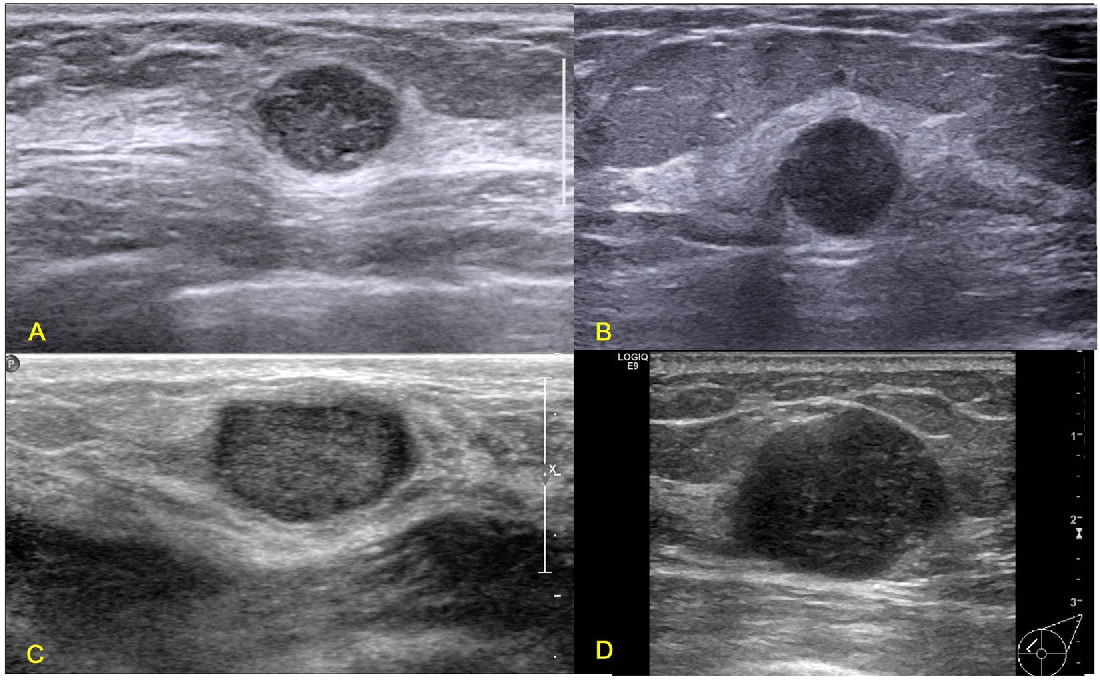 При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.



 diameter) – разрастание более 50-60 мм в диметре;
diameter) – разрастание более 50-60 мм в диметре;
 Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.