Криптогенная эпилепсия у детей — лечение в клинике
Криптогенная эпилепсия – это эпилепсия, причина которой, несмотря на обследование, остаётся неизвестной. Установить характер криптогенной эпилепсии сложно, хотя он проявляется симптоматически.
Формы криптогенной эпилепсии:
- Синдром Леннокса-Гасто;
- Синдром Веста;
- Эпилепсия, сопровождающаяся миоклонически-астатическими приступами;
- Детская эпилепсия с абсансами;
- Эпилепсия с миоклоническими абсансами.
Признаки и симптомы криптогенной эпилепсии
Припадки являются основными клиническими проявлениями эпилепсии. При синдроме Веста первые проявления эпилепсии можно зафиксировать на первом году жизни ребенка. Судороги появляются после пробуждения ребенка, и имеют свои характерные особенности. Происходит сокращение мышц шеи и головы с обеих сторон, совершая как бы «кивательные движения», называемые «сааламовы судороги».
При синдроме Леннокса-Гасто приступы наблюдаются с 2 лет. Проявления данного синдрома чаще фиксируются у мальчиков. Припадки имеют характерную симптоматику. Происходят тонические судороги с вегето-сосудистыми реакциями (учащается сердцебиение, появляются отдышка и покраснения). Из-за потери тонуса ребенок падает, происходят мышечные подергивания.
Проявления данного синдрома чаще фиксируются у мальчиков. Припадки имеют характерную симптоматику. Происходят тонические судороги с вегето-сосудистыми реакциями (учащается сердцебиение, появляются отдышка и покраснения). Из-за потери тонуса ребенок падает, происходят мышечные подергивания.
Абсанс – это бессудорожый эпиприступ, не сопровождающийся потерей сознания.
Диагностика и причины криптогенной эпилепсии
Точно установить причины данного вида эпилепсии сложно. Однако врач, изучая амбулаторные карты и проводя детальный опрос, выясняет наличие:
- Гипоксии плода;
- Наличие внутриутробной инфекции;
- Травм во время родов.
Важную роль в диагностике играет точное и подробное описание проявления самого приступа. Родители должны внимательно следить, так как ребенок дошкольного возраста не всегда может уверенно описать свои ощущения. Если родители заметили какие-то отклонения в поведении ребенка, то обязательно должны посетить врача. Педиатр или врач-невролог должны указать на что следует обратить особое внимание. Сложность представляют абсансы (бессудорожные припадки), при которых ребенок замирает на несколько секунд.
Сложность представляют абсансы (бессудорожные припадки), при которых ребенок замирает на несколько секунд.
В качестве диагностики криптогенной эпилепсии используются ЭЭГ (электроэнцефалограмма) и МРТ (магнитно-резонансная томография). На ЭЭГ можно зафиксировать типичную судорожную активность, которая присуща генерализированным приступам. Для того, чтобы подтвердить наличие у ребенка припадков требуется провести ночной видео-ЭЭГ-мониторинг. Данная методика дорогостоящая и проводится только в специализированных медицинских центрах. Она позволяет с полной точностью подтвердить или опровергнуть болезнь.
С помощью инструмента молоточка можно определить легкие параличи и признаки нарушения координации. Обнаружить структурные дефекты в головном мозге можно с помощью МРТ. КТ (компьютерная томография) в данном случае малоинформативна.
Особенности развития детей с криптогенной эпилепсией
Эпилептические синдромы, которые были рассмотрены, имеют неблагоприятный прогноз. Со временем у ребёнка проявляются задержки умственного развития, которые впоследствии достигают тяжелой отсталости. Также у больного наблюдаются нарушения памяти и недостаток внимания. Характер больного эпилепсией становится нервным и навязчивым.
Также у больного наблюдаются нарушения памяти и недостаток внимания. Характер больного эпилепсией становится нервным и навязчивым.
Избавится полностью от этих припадков невозможно. Типы приступов могут меняться, а также возможен переход в другие формы эпилепсии.
Лечение криптогенной эпилепсии
Терапия криптогенной, как и других форм, эпилепсии назначается в виде приема противоэпилептических препаратов. Главная цель данного лечения – уменьшение или полное прекращение приступов. К сожалению, существует вероятность развития фармакорезистентности к противосудорожным препаратам. Это может стать причиной неблагоприятного прогноза лечения криптогенной эпилепсии.
Для лечения синдрома Веста и Леннокса-Гасто применяют вальпроаты (депакин). Врач назначает необходимую дозировку, постепенно увеличивая ее. Терапия эффективна в том случае, если:
- Припадки проявляются реже или полностью исчезают;
- ЭЭГ картина стабилизируется.
Если лечение не дает никакого результата, то назначаются резервные лекарства: суксилеп, карбамазепин и барбитураты. Присоединение новых препаратов начинается постепенно и с наименьших доз.
Присоединение новых препаратов начинается постепенно и с наименьших доз.
Лечение обязательно должно происходить под полным контролем врача. Если отсутствует реакция на предложенную схему лечения, то применяются альтернативные препараты: иммуноглобулины и кортикостероиды.
Родители должны наблюдать каждый эпиприступ, и вести дневник, где будут указывать обстоятельства появления этого приступа и его особенность.
Кетогенная диета – это резервный способ лечения эпилепсии, который возвращает утраченную популярность. Данная диета заключается в отказе от углеродистой и белковой пищи. За счет этого организм перестраивается на другой путь метаболизма. Жирные кислоты заменяют глюкозу, становясь при этом альтернативным энергетическим материалом. Кетоновые тела становятся конечным продуктом окисления.
Фокальная эпилепсия у детей — лечение, причины, симптомы, прогноз
Фокальная эпилепсия — это форма эпилепсии, при которой возникающие приступы происходят из-за наличия ограниченной и чётко локализованной зоны в головном мозге с повышенной пароксизмальной активностью. Чаще носит вторичный характер. Может проявляться как парциальными сложными, так и простыми эпи-пароксизмами. Клиническое проявление данных пароксизмов зависит от расположения эпилептогенного очага. Для диагностики фокальной эпилепсии используют электроэнцефалоскопию и магнитно-резонансную томографию. Лечение основывается на приеме противоэпилептических препаратов. При необходимости возможно хирургическое вмешательство.
Чаще носит вторичный характер. Может проявляться как парциальными сложными, так и простыми эпи-пароксизмами. Клиническое проявление данных пароксизмов зависит от расположения эпилептогенного очага. Для диагностики фокальной эпилепсии используют электроэнцефалоскопию и магнитно-резонансную томографию. Лечение основывается на приеме противоэпилептических препаратов. При необходимости возможно хирургическое вмешательство.
Общие сведения о фокальной эпилепсии
Определение «фокальная эпилепсия» соединяет все формы эпилептических пароксизмов, которые возникают из-за наличия локального очага повышенной эпи-активности в церебральных структурах. Эпилептическая активность начинается фокально, но может распространяться от очага возбуждения на окружающие ткани головного мозга, что обуславливает вторичную генерализацию эпиприступа. Важно дифференцировать пароксизмы ФЭ и приступы генерализованной эпилепсии с первично-диффузным характером возбуждения. Помимо этого, существует мультифокальная форма эпилепсии.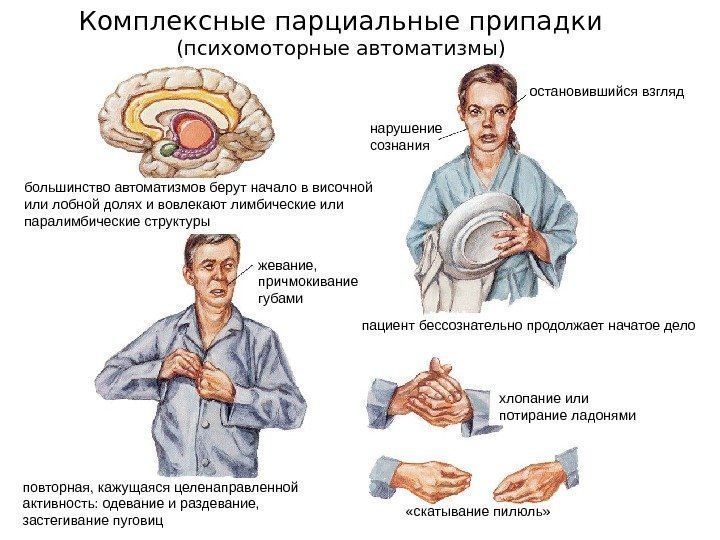 При этой форме эпилепсии имеются несколько локальных эпилептогенных зон в головном мозге.
При этой форме эпилепсии имеются несколько локальных эпилептогенных зон в головном мозге.
Примерно 82% от всех эпилептических синдромов составляет фокальная эпилепсия, причём в 75% случаев она начинается в детском периоде. Чаще всего она возникает на фоне травматического, ишемического или инфекционного поражения, нарушений развития головного мозга. Вторичная фокальная эпилепсия подобного характера диагностируется у 71% всех пациентов, страдающих эпилепсией.
Патогенез фокальной эпилепсии
Причинами развития фокальной эпилепсии являются: пороки развития, которые затрагивают ограниченный участок головного мозга (артериовенозные мальформации головного мозга, фокальная корковая дисплазия, врождённые церебральные кисты и т. п.), черепно-мозговые травмы, инфекции (абсцесс головного мозга, энцефалит, нейросифилис, цистицеркоз), нарушения сосудистой системы (перенесенный геморрагический инсульт), метаболическая энцефалопатия, опухоли головного мозга. При ФЭ одними из этиологических факторов при сохранной морфологии нейронов и мозгового вещества в целом могут быть приобретенные и генетически обусловленные метаболические дефекты нейронов некоторой зоны коры больших полушарий.
Перинатальные поражения ЦНС являются ведущей причиной среди факторов возникновения фокальной эпилепсии. Такими поражениями являются: гипоксия плода, асфиксия новорожденного, внутричерепная родовая травма, внутриутробные инфекции. Появление фокального паталогического очага в детском возрасте может быть связано с нарушением созревания коры.
Патофизиологической основой ФЭ выступает эпилептогенный фокус, в котором выделяют несколько зон. Зона патологического повреждения соответствует участку морфологических изменений церебральной ткани, которую можно зафиксировать при помощи МРТ.
Первичная зона — это та часть мозговой коры, в которой генерируются эпи-разряды.
Симптоматогенная зона – это область коры, при возбуждении которой возникает эпилептический приступ.
Ирритативная зона— это область, которая регистрируется на ЭЭГ в межприступный промежуток, и является источником эпилептического приступа.
Зона функционального дефицита — это участок, отвечающий за неврологические расстройства, которые сопутствуют эпиприступам.
Классификация фокальной эпилепсии
Выделяют симптоматические, идиопатические и криптогенные формы фокальной эпилепсии.
При симптоматической форме можно установить источник и причину появления патологии , а так же выявить морфологические изменения, которые фиксируются при томографических исследованиях.
Особенностью криптогенной ФЭ является то, что, не смотря на ее вторичный характер, ни один из существующих методов визуализации не способен выявить морфологические нарушения в структуре головного мозга.
Для идиопатической ФЭ не характерны типичные для данной группы патологий дефекты головного мозга. Субстратом для ее развития, как правило, выступает наследственная предрасположенность: генетически детерминированные каналопатии, дефекты мембран клеток ЦНС, дисгенезии коры больших полушарий. Прогноз при данном заболевании благоприятный, течение доброкачественное. Идиопатическая ФЭ включает: доброкачественную роландическую эпилепсию, детскую затылочную эпилепсию Гасто, синдром Панайотопулоса, доброкачественные затылочные эпилептические синдромы.
Симптомы фокальной эпилепсии
Фокальная эпилепсия характеризуется парциальными фокальными эпилептическими пароксизмами. Пароксизмы бывают простые, не сопровождающиеся потерей сознания, и сложные, без утраты сознания. Простые парциальные эпилептические припадки бывают вегетативными, соматосенсорными, моторными, сенсорными, с галлюцинаторным компонентом и с психическими расстройствами.
Сложные парциальные эпилептические приступы могут начинаться как простые, но затем происходит повреждение сознания. После припадка может быть спутанность сознания.
Вторично генерализованные парциальные припадки начинаются как простой или сложный фокальный приступ, но затем возбуждение переходит и на другие отделы коры головного мозга. Таким образом пароксизм приобретает клонико-тонический вид. У больного могут фиксироваться различные виды парциальных пароксизмов.
Симптоматическая фокальная эпилепсия сопровождается той симптоматикой, которая соответствует основному поражению мозга. Данный вид эпилепсии характеризуется снижением интеллекта, задержкой психического развития и нарушением когнитивной сферы ребенка.
Данный вид эпилепсии характеризуется снижением интеллекта, задержкой психического развития и нарушением когнитивной сферы ребенка.
Идиопатическая фокальная эпилепсия доброкачественна, и не характеризуется нарушениями психических и интеллектуальных сфер.
Особенности клинических проявлений эпилепсии в зависимости от локализации патологического очага
Височная форма фокальной эпилепсия является самой часто встречаемой. Эпилептогенный очаг расположен в височной доле головного мозга. Височная фокальная эпилепсия характеризуется припадками с потерей сознания, наличием автоматизмов и ауры. Приступ длится в среднем 30-60 секунд. Оральные автоматизмы присущи детям, а автоматизмы по типу жестов – взрослым. Пароксизмы височной фокальной эпилепсии имеют вторничную генерализацию. Постприступная афазия фиксируется при поражении доминантного полушария височной доли головного мозга.
Эпилептический очаг лобной фокальной эпилепсии расположен в лобной доле головного мозга. Данный очаг провоцирует кратковременные пароксизмы, которые могут проходить сериями. Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
При расположении очага в затылочной доле головного мозга происходят эпилептические приступы, сопровождающиеся нарушением зрения. Например, сужение зрительных полей, зрительные галлюцинации, иктальное моргание, транзиторный амавроз и др. Длительность зрительных галлюцинаций – 13 минут.
Расположение очага эпилептической активности в теменной доле является редкостью. Теменная доля поражается в случае наличия опухоля или корковой дисплазии. Теменная фокальная эпилепсия характеризуется простыми соматосенсорными пароксизмами: кратковременная афазия или паралич Тодда. Если зона эпилептической активности локализуется в постцентральной извилине, то могут происходить джексоновские припадки.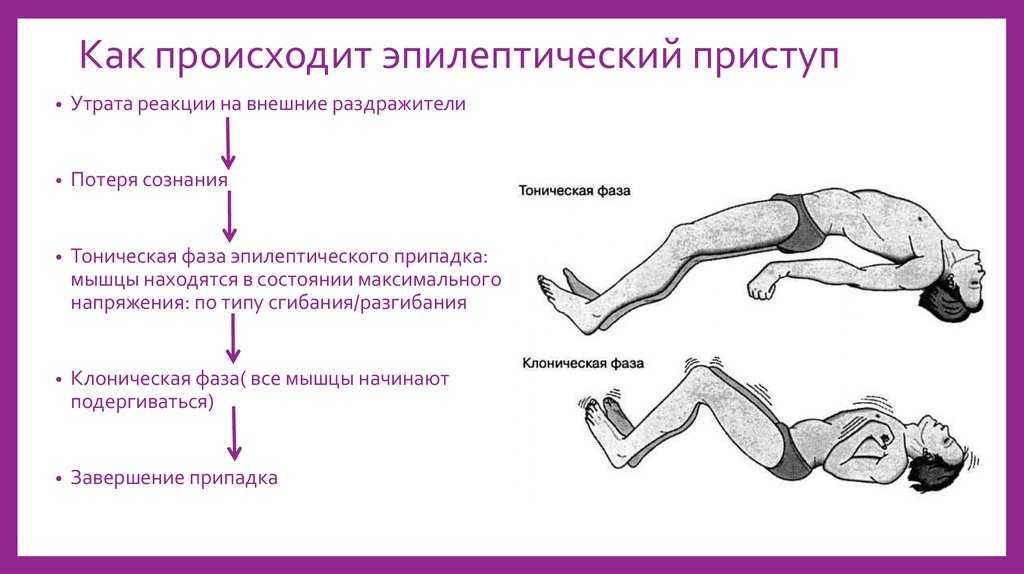
Диагностика фокальной эпилепсии
Если парциальный пароксизм возник впервые, то пациенту необходимо детальное обследование, так как данный симптом может быть проявлением серьезной церебральной патологии. Во время консультации врач-невролог просит полностью описать длительность, характер, последовательность развития эпилептического приступа. Выявленные отклонения помогают установить расположение очага патологии.
Эпилептическая активность диагностируется с помощью ЭЭГ. Эпи-активность фокальной эпилепсии можно зафиксировать на ЭЭГ даже в межприступный период. Если ЭЭГ без приступа малоинформативна, то следует провести электроэнцефалоскопию с провокационными пробами и/или во время приступа. Субдуральная кортикография – это электроэнцефалоскопия с установлением электродов под твердой мозговой оболочкой. Помогает точно определить локализацию патологического очага.
Из инструментальных методов исследований наиболее эффективным для выяснения морфологических основ ФЭ является МРТ. Толщина срезов должна составлять около 1-2 мм, чтобы как можно точнее обнаружить мельчайшие дефекты вещества головного мозга. В случае симптоматической эпилепсии МРТ даёт возможность выявить первопричину: очаговые поражения, атрофии, дисплазии. В ряде случаев обнаружить подобные изменения не удается и тогда диагноз — идиопатическая или криптогенная ФЭ. В качестве дополнительного, но необязательного исследования может быть назначена ПЭТ головного мозга. ПЭТ зафиксирует эпилептогенный участок как зону повышенной метаболической активности. ОФЭКТ также применяется в качестве дополнительного метода диагностики, в ходе которого специалист способен отслеживать динамику перфузии церебрального вещества: в течение припадка будет наблюдаться картина гиперперфузии эпилептогенного очага, а в отрезок времени между пароксизмами — гипоперфузия.
Толщина срезов должна составлять около 1-2 мм, чтобы как можно точнее обнаружить мельчайшие дефекты вещества головного мозга. В случае симптоматической эпилепсии МРТ даёт возможность выявить первопричину: очаговые поражения, атрофии, дисплазии. В ряде случаев обнаружить подобные изменения не удается и тогда диагноз — идиопатическая или криптогенная ФЭ. В качестве дополнительного, но необязательного исследования может быть назначена ПЭТ головного мозга. ПЭТ зафиксирует эпилептогенный участок как зону повышенной метаболической активности. ОФЭКТ также применяется в качестве дополнительного метода диагностики, в ходе которого специалист способен отслеживать динамику перфузии церебрального вещества: в течение припадка будет наблюдаться картина гиперперфузии эпилептогенного очага, а в отрезок времени между пароксизмами — гипоперфузия.
Терапия фокальной эпилепсии
Лечение фокальной эпилепсии назначается врачом-неврологом и эпилептологом, и включает в себя прием антиконвульсантов. К антиконвульсантам относится: карбамазепин, топирамат, фенобарбитал, леветирацетам и др. Для лечения теменной и затылочной эпилепсии фармакотерапии будет достаточно. При височной фокальной эпилепсиии спустя 1-2 года терапии может возникнуть резистентность к проводимому противосудорожному лечению. Если эффект от терапии отсутствует, то врач назначает операцию.
К антиконвульсантам относится: карбамазепин, топирамат, фенобарбитал, леветирацетам и др. Для лечения теменной и затылочной эпилепсии фармакотерапии будет достаточно. При височной фокальной эпилепсиии спустя 1-2 года терапии может возникнуть резистентность к проводимому противосудорожному лечению. Если эффект от терапии отсутствует, то врач назначает операцию.
Операция проводится нейрохирургами, и направлена на полное удаление очагового образования (мальформации, опухоли, кисты) или частичное удаление эпи-участка. Фокальная резекция применяется в том случае, если очаг эпилептической активности хорошо локализуем. Если к эпилептогенной зоне прилегают клетки, которые тоже являются источником эпилептической активности, то назначается расширенная резекция.
Прогноз фокальной эпилепсии
Прогноз фокальной эпилепсии зависит от ее типа.
Так как идиопатическая эпилепсия доброкачественна, протекает без когнитивных нарушений, то прекращение пароксизмов происходит самопроизвольно в подростковом возрасте.
Церебральная патология обуславливает прогноз симптоматической эпилепсии. К сожалению, он неблагоприятен при тяжелых пороках развития мозга и опухолях. Данная эпилепсия проявляется задержкой психического развития, которая отмечается при раннем начале эпилепсии.
У 60-70% пациентов после хирургического лечения отмечается снижение или отсутствие эпи-пароксизмов. Полное исчезновение эпилепсии через продолжительное время фиксируется у 30%.
Криптогенная фокальная эпилепсия и «скрытая» целиакия во взрослом возрасте: причинная или случайная связь?
. 2015;125(12):913-7.
дои: 10.3109/00207454.2014.983227. Epub 2014 18 декабря.
Сара Кашиато 1 , Алессандра Морано 1 , Мариарита Альбини 1 , Мартина Фанелла 1 , Леонардо Лапента 1 , Джинан Фаттач 1 , Марко Карни 2 , Клаудио Колоннезе 3 , Марио Манфреди 1 , Анна Тереза Джаллонардо 1 , Карло Ди Бонавентура 1
Принадлежности
- 1 a Кафедра неврологии и психиатрии, отделение эпилепсии, Университет Сапиенца, Рим, Италия.

- 2 b Кафедра молекулярной медицины.
- 3 c Кафедра радиологии, Поликлиника Умберто I, Римский университет «Сапиенца», Рим, Италия.
- PMID: 25387071
- DOI: 10.3109/00207454.2014.983227
Сара Кашиато и др. Int J Neurosci. 2015.
. 2015;125(12):913-7.
дои: 10.3109/00207454.2014.983227. Epub 2014 18 декабря.
Авторы
Сара Кашиато 1 , Алессандра Морано 1 , Мариарита Альбини 1 , Мартина Фанелла 1 , Леонардо Лапента 1 , Джинан Фаттач 1 , Марко Карни 2 , Клаудио Колоннезе 3 , Марио Манфреди 1 , Анна Тереза Джаллонардо 1
Принадлежности
- 1 a Кафедра неврологии и психиатрии, отделение эпилепсии, Университет Сапиенца, Рим, Италия.

- 2 b Кафедра молекулярной медицины.
- 3 c Кафедра радиологии, Поликлиника Умберто I, Римский университет «Сапиенца», Рим, Италия.
- PMID: 25387071
- DOI: 10.3109/00207454.2014.983227
Абстрактный
Цель: Целиакия (CD) — это иммуноопосредованное заболевание тонкой кишки, характеризующееся хроническим воспалением вследствие постоянной непереносимости глиадина. Описано несколько неврологических осложнений, включая эпилепсию, развитие которой часто можно улучшить, приняв безглютеновую диету (БГД). Мы изучили популяцию взрослых пациентов с задней лекарственно-резистентной эпилепсией неизвестной этиологии, выполнив точный скрининг на БК. У отобранных пациентов с ассоциацией эпилепсии и целиакии мы охарактеризовали соответствующие электроклинические признаки.
Мы изучили популяцию взрослых пациентов с задней лекарственно-резистентной эпилепсией неизвестной этиологии, выполнив точный скрининг на БК. У отобранных пациентов с ассоциацией эпилепсии и целиакии мы охарактеризовали соответствующие электроклинические признаки.
Материалы и методы: Мы последовательно идентифицировали 211 взрослых пациентов, страдающих лекарственно-устойчивой криптогенной фокальной эпилепсией с задними припадками. Всем этим больным был проведен серологический скрининг на БК. У 10 человек положительные серологические реакции позволили поставить диагноз БК (подтвержденный биопсией двенадцатиперстной кишки). Для каждого пациента были пересмотрены клинические и ЭЭГ данные нейровизуализационных исследований, серологические и гистологические данные, а также ответ на безглютеновую диету, определяемый как улучшение исхода приступов.
Результаты: Была задокументирована значительная задержка между диагностикой эпилепсии и целиакии. Зрительно-иктальные проявления были зарегистрированы у половины испытуемых. Во всех случаях на межприступной ЭЭГ выявлялись медленные и эпилептиформные изменения в теменно-затылочной и височной областях; в трех случаях наблюдался феномен ФОС. Четыре пациента имели знакомый анамнез БК, а шесть случаев показали клинические признаки/симптомы мальабсорбции. БГД привела к снижению частоты приступов у половины пациентов.
Зрительно-иктальные проявления были зарегистрированы у половины испытуемых. Во всех случаях на межприступной ЭЭГ выявлялись медленные и эпилептиформные изменения в теменно-затылочной и височной областях; в трех случаях наблюдался феномен ФОС. Четыре пациента имели знакомый анамнез БК, а шесть случаев показали клинические признаки/симптомы мальабсорбции. БГД привела к снижению частоты приступов у половины пациентов.
Выводы: «Задняя» иктальная симптоматика, своеобразные паттерны ЭЭГ и устойчивость к лекарственным препаратам представляются наиболее интересными характеристиками. Скрининг CD следует проводить у пациентов с эпилепсией, проявляющих такие особенности.
Ключевые слова: целиакия; электроклинические данные; фокальная эпилепсия; задние приступы.
Похожие статьи
Целиакия, односторонние затылочные кальцификаты и резистентная к лекарствам эпилепсия: успешная резистентная резекция.

Наккен К.О., Рёсте Г.К., Хагли-Хансен Э. Наккен К.О. и др. Акта Нейрол Сканд. 2005 март; 111(3):202-4. doi: 10.1111/j.1600-0404.2005.00337.x. Акта Нейрол Сканд. 2005. PMID: 15691291
Тихая глютеновая болезнь у 21 больного криптогенной эпилепсией.
Мадрид С.А.М., Диас С.М., Уртадо Х.К., Агилера О.Л., Мена У.Б. Мадрид С.А.М. и др. Преподобный Мед Чил. 2011 май; 139(5):587-91. Epub 2011, 16 сентября. Преподобный Мед Чил. 2011. PMID: 22051708 Испанский.
Распространенность резистентной затылочной эпилепсии, связанной с глютеновой болезнью, у детей.
Дай А.И., Аккали А., Варан С., Демирюрек А.Т. Дай А.И. и др. Чайлдс Нерв Сист. 2014 Июн;30(6):1091-8. doi: 10.
1007/s00381-014-2387-6. Epub 2014 25 февраля. Чайлдс Нерв Сист. 2014. PMID: 24566676
Целиакия, эпилепсия и церебральные кальцификаты.
Гобби Г. Гобби Г. Мозг Дев. 2005 апр; 27 (3): 189-200. doi: 10.1016/j.braindev.2004.05.003. Мозг Дев. 2005. PMID: 15737700 Рассмотрение.
Затылочные судороги и эпилепсия.
Adcock JE, Panayiotopoulos CP. Adcock JE, et al. Дж. Клин Нейрофизиол. 2012 г.; 29 октября (5): 397-407. doi: 10.1097/WNP.0b013e31826c98fe. Дж. Клин Нейрофизиол. 2012. PMID: 23027097 Рассмотрение.
Посмотреть все похожие статьи
Цитируется
Всесторонний обзор неврологических проявлений целиакии и ее лечения.

Гала Д., Шарф С., Кудлак М., Грин С., Ховаджа Ф., Шах М., Кумар В., Уллал Г. Гала Д. и др. Болезни. 2022 21 ноября; 10 (4): 111. doi: 10.3390/diseases10040111. Болезни. 2022. PMID: 36412605 Бесплатная статья ЧВК. Рассмотрение.
Чувствительность к глютену и эпилепсия: систематический обзор.
Джулиан Т., Хадживассилиу М., Зис П. Джулиан Т. и др. Дж Нейрол. 2019 июль; 266 (7): 1557-1565. дои: 10.1007/s00415-018-9025-2. Epub 2018 23 августа. Дж Нейрол. 2019. PMID: 30167878 Бесплатная статья ЧВК.
Нейрофизиология «целиакального мозга»: распутывание связей между кишечником и мозгом.
Пенниси М., Браманти А., Кантоне М., Пенниси Г., Белла Р., Ланца Г. Пенниси М. и др.
 Фронтальные нейроски. 2017 5 сент.; 11:498. doi: 10.3389/fnins.2017.00498. Электронная коллекция 2017.
Фронтальные нейроски. 2017.
PMID: 28928632
Бесплатная статья ЧВК.
Рассмотрение.
Фронтальные нейроски. 2017 5 сент.; 11:498. doi: 10.3389/fnins.2017.00498. Электронная коллекция 2017.
Фронтальные нейроски. 2017.
PMID: 28928632
Бесплатная статья ЧВК.
Рассмотрение.
термины MeSH
вещества
Фокальная эпилепсия | Johns Hopkins Medicine
Фокальная эпилепсия — это неврологическое состояние, при котором преобладающим симптомом являются повторяющиеся припадки, поражающие одно полушарие (половину) головного мозга.
Идиопатические эпилепсии, связанные с локализацией (ILRE)
Причина этих локализованных (фокальных) припадков еще не известна, но некоторые исследования указывают на генетический компонент. Мозг человека и его функции могут казаться нормальными.
Лечение этих эпилепсий начинается с противосудорожных препаратов. Хирургическое лечение эпилепсии, такое как лазерная абляция или височная лобэктомия, может быть вариантом, особенно когда причиной припадков является аномалия головного мозга, такая как мезиальный височный склероз.
Хирургическое лечение эпилепсии, такое как лазерная абляция или височная лобэктомия, может быть вариантом, особенно когда причиной припадков является аномалия головного мозга, такая как мезиальный височный склероз.
Лобная эпилепсия
Лобная эпилепсия — это термин, обозначающий повторяющиеся припадки, начинающиеся в лобной доле — области мозга за лбом. Поскольку лобная доля отвечает за планирование и выполнение движений и личности, лобная эпилепсия может оказывать существенное влияние на качество жизни пациента.
Припадки в лобных долях часто бывают очень короткими (менее 30 секунд) и, как правило, возникают ночью. Как правило, это простые или сложные парциальные припадки, которые могут быстро распространяться по всему мозгу. Поскольку существует так много связей между лобными и височными долями, может быть трудно определить, какая часть мозга поражена.
Противосудорожные препараты являются наиболее распространенными препаратами первого выбора для лечения; если они не контролируют приступы, возможно хирургическое вмешательство.
Эпилепсия височной доли
Височные доли — это области мозга, которые чаще всего вызывают припадки. Медиальная часть (средняя) обеих височных долей очень важна при эпилепсии — она часто является источником припадков и может быть подвержена повреждению или рубцеванию.
Поскольку в височных долях или в тесно связанных с ними функциях так много различных функций, эти припадки могут оказывать существенное влияние на качество жизни пациента.
Приступы, начавшиеся в височных долях, могут оставаться там или распространяться на другие области мозга. В зависимости от того, распространяется ли припадок и куда, пациент может испытывать ощущения:
Специфический запах (например, горелой резины)
Сильные эмоции (например, страх)
Дискомфорт в животе/груди
Автоматические, бессознательно повторяющиеся движения
Глядя
Потеря сознания
Теменная доля Эпилепсия
Теменная доля представляет собой отдел головного мозга на макушке и по бокам головы.





 Фронтальные нейроски. 2017 5 сент.; 11:498. doi: 10.3389/fnins.2017.00498. Электронная коллекция 2017.
Фронтальные нейроски. 2017.
PMID: 28928632
Бесплатная статья ЧВК.
Рассмотрение.
Фронтальные нейроски. 2017 5 сент.; 11:498. doi: 10.3389/fnins.2017.00498. Электронная коллекция 2017.
Фронтальные нейроски. 2017.
PMID: 28928632
Бесплатная статья ЧВК.
Рассмотрение.